- Barajar
ActivarDesactivar
- Alphabetizar
ActivarDesactivar
- Frente Primero
ActivarDesactivar
- Ambos lados
ActivarDesactivar
- Leer
ActivarDesactivar
Leyendo...
Cómo estudiar sus tarjetas
Teclas de Derecha/Izquierda: Navegar entre tarjetas.tecla derechatecla izquierda
Teclas Arriba/Abajo: Colvea la carta entre frente y dorso.tecla abajotecla arriba
Tecla H: Muestra pista (3er lado).tecla h
Tecla N: Lea el texto en voz.tecla n
![]()
Boton play
![]()
Boton play
![]()
19 Cartas en este set
- Frente
- Atrás
|
HEMATURIA
|
Signo clínico consistente en la presencia de sangre en la orina. Más de 5 hematíes por campo en orina centrifugada y más de 10 hematíes por campo en orina fresca.
Tiene una alta sensibilidad, y por ello hay que descartar falsos positivos. Puede ir asociada o no a proteinuria, que hasta cierto grado es justificada por la sangre (hasta 2 cruces) |
|
TIPOS DE HEMATURIA
|
-MACROHEMATURIA: visible a simple vista. Orinas de color de roja brillante a marrón. 1 mL de sangre tiñe un litro de orina.
- MICROHEMATURIA: no visible a simple vista. Suele ser transitoria. -GLOMERULAR: significa que la hematuria es de origen renal, los hematíes atraviesan el glomérulo. La afección más frecuente es la glomerulonefritis aguda postinfecciosa. -NO GLOMERULAR: significa que la hematuria tiene origen en la vía urinaria, los hematíes no atraviesan los glomérulos. La afección más frecuente es la infecciosa como la pielonefritis tuberculosa de origen renal o afecciones extrarrenales |
|
HEMATURIA: ETIOLOGÍA
|

|
|
DIAGNÓSTICO
|
Se realiza por el conjunto de:
- clínica: clínica miccional, dolor abdominal, fiebre, traumatismos... - antecedentes personales/familiares - Exploración general + exploración genital + visualización de edemas + toma de tensión (HTA) - pruebas complementarias que deben pedirse de forma individual según forma clínica de presentación (macrohematurias, microhematurias persistentes y hematurias asociadas a proteinurias). |
|
TRATAMIENTO
|
Dependiendo de la etiología y tan variado como esta:
- ITU: antibiótico - Traumatismo, malformación vascular, uropatía: cirugía - Hipercalciuria: tratamiento dietético... |
|
SÍNDROME NEFRÍTICO
|
Aparición brusca de:
- hematuria de origen glomerular - Cierto grado de insuficiencia renal oligúrica - HTA - Edemas Este síndrome es la manifestación clínica de un daño glomerular agudo, fundamentalmente de una glomerulonefritis (que es de origen inmunológico por pérdida de tolerancia a autoantígenos que estimula la inmunidad humoral y celular desencadenando una cascada de inflamación que causa la lesión glomerular. |
|
FISIOPATOLOGÍA Y CLÍNICA DEL SÍNDROME NEFRÍTICO
|
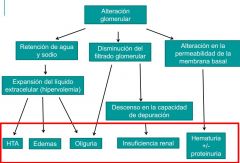
|
|
TRATAMIENTO DEL SÍNDROME NEFRÍTICO
|
No hay tratamiento curativo para la causa, pero sí hay tratamiento sintomático:
- Edema y/o HTA + retención hidrosalina: dieta sosa y restricción de líquidos - HTA: hipotensores (furosemida) - Oliguria: diuréticos (furosemida) - Correción de las alteraciones hidroelectrolíticas y del equilibrio ácido base secundarias a la IR. |
|
GLOMERULONEFRITIS AGUDA POSTINFECCIOSA
|
La glomerulonefritis puede provocar un síndrome nefrítico o puede ser asintomática.
Es más frecuente en niños (varones) de entre 2 y 12 años, tras haber padecido una faringoamigdalitis o dermatitis por streptococo beta hemolítico A ( 7-10 días después). (*)El Str. Beta provoca la glomerulonefritis de dos formas: - con su neuraminidasa modifica las inmunoglobulinas y crea una Ig autoantigénica que activa el complemento y destruye el glomérulo. - mediante el depósito de complejos Ag-Ac circulantes en el glomérulo. Se produce una infiltración de células inflamatorias y la proliferación endocapilar. |
|
DIAGNÓSTICO DE LA GLOMERULONEFRITIS
|
Por la clínica (síndrome nefrítico) + pruebas complementarias que confirmen la presencia del streptococo + descenso del complemento (C3) y normalizacion del resto del estudio inmunológico.
|
|
TRATAMIENTO DE LA GLOMERULONEFRITIS
|
Sintomático del síndrome nefrítico + comprobar la normalización del complemento a las 8 semanas.
Tiene buen pronóstico: recuperación del 95% con normalización de las alteraciones de forma progresiva, aunque la microhematuria puede mantenerse durante un año. Recidivas frecuentes. |
|
PROTEINURIA
|
Presencia de proteínas en orina:
- Análisis microscópico: cualquier cantidad detectada en el sistemático. - Tira reactiva + - Método cuantitativo: - en orina de 24 h: > 4mg/m2/hora - índice proteínas/creatinina: >0.2 Puede ser benigna (ortoestática) o maligna (constituyente del síndrome nefrótico). |
|
SÍNDROME NEFRÓTICO
|
Es la forma clínica-biológica de presentación de una serie de lesiones glomerulares que tienen en común la proteinuria masiva. Es selectiva, de proteínas de bajo peso molecular, como la albúmina.
- proteinuria: > 4mg/m2/hora - albuminemia < 2.5 g/dL - proteinemia: < 6 g/dL - edema - hiprelipemia: se produce una elevación del colesterol, los triglicéridos y la lipoproteína a, ya que tienen una correlación inversa con la hipoalbuminemia, que aumenta la síntesis de lípidos por el hígado y disminuye el catabolismo de los mismos por la actividad de la lipoproteínlipasa Puede ser: - IDIOPÁTICO: más frecuente en niños (de cambios mínimos 80% de las veces) - SECUNDARIO: a enfermedades sistémicas. Más frecuente en adultos |
|
EPIDEMIOLOGÍA Y FISIOPATOLOGÍA DEL SÍNDROME NEFRÓTICO PRIMARIO
|
2-7/100.000 niños de entre 2-6 años y es 2 veces más frecuente en niños.
La membrana basal glomerular es electronegativa y la mayor parte de las proteínas están cargadas negativamente por lo que son repelidas. Sin embargo en estos niños que tienen una susceptilidad genética que les provoca una disregulación inmune, existen células T anómalas en el intersticio glomerular, que producen de forma aumentada diferentes interleucinas y sus receptores, que disminuye la carga polianiónica de la membrana basal glomerular. Al reducirse la carga aniónica, se pierde la restricción al paso de proteínas. |
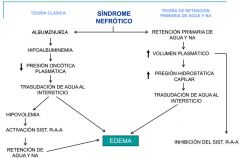
FISIOPATOLOGÍA DE LOS EDEMAS
|
Otras manifestaciones:
- hipercoagulabilidad por pérdida de antitrombina III, aumento de otros factores procoagulantes, trombofilia y aumento del fibrinógeno. - susceptibilidad a infecciones por hipoIgG que se pierde por orina: principal causa de muerte - Anemia por disminución de EPO y transferrina - oliguria - aumento de la VSG |
|
CLÍNICA DEL SÍNDROME NEFRÓTICO PRIMARIO
|
Edemas blandos en partes laxas y fóvea positivos. Abdominalgia, diarrea, astenia, anorexia, irritabilidad, TA normal o baja y oliguria.
|
|
TRATAMIENTO DEL SN PRIMARIO
|

Criterios de ingreso:
- primer brote - edemas importantes - infección Tratamiento general: - reposo relativo - dieta sosa y restricción de líquidos - suplemento con calcio Tratamiento específico: imagen |
|
RESPUESTA AL TRATAMIENTO
|
2 tipos de pacientes:
- corticoides sensibles: se asume que es de cambios mínimos. Puede ser un brote único aunque la mayoría tienen recaídas frecuentes y son corticoides dependientes, en estos casos dar inmunosupresores. - corticoides resistentes: indicación de biopsia y comienzo del tratamiento con imunosupresores: ciclofosfamida, micofenolato y ciclosporina. |
|
PRONÓSTICO
|
La mortalidad es del 2.8% secundaria a infecciones. Solo un 10% tiene un solo brote y suele remitir en la adolescencia.
Supone largos periodos de tiempo en tratamiento con corticoides que pueden conllevar efectos secundarios y muchos precisan inmunosupresores, que además obligan a un control estrecho con analíticas frecuentes. |