- Barajar
ActivarDesactivar
- Alphabetizar
ActivarDesactivar
- Frente Primero
ActivarDesactivar
- Ambos lados
ActivarDesactivar
- Leer
ActivarDesactivar
Leyendo...
Cómo estudiar sus tarjetas
Teclas de Derecha/Izquierda: Navegar entre tarjetas.tecla derechatecla izquierda
Teclas Arriba/Abajo: Colvea la carta entre frente y dorso.tecla abajotecla arriba
Tecla H: Muestra pista (3er lado).tecla h
Tecla N: Lea el texto en voz.tecla n
![]()
Boton play
![]()
Boton play
![]()
73 Cartas en este set
- Frente
- Atrás
- 3er lado (pista)
|
Niveles de LDL ideales
|
▪︎Riesgo CV muy alto: <70 mg/dl
▪︎Riesgo alto: <100 ▪︎Riesgo M-B: <115 |
|
|
Diagnóstico Hipercolesterolemia familiar
|

|
|
|
Tamizaje colesterol y TG.
|
En primer nivel de atención se recomienda la determinación de niveles de triglicéridos y colesterol total a manera de tamizaje a los mayores de 20 años sin factores de riesgo cardiovascular asintomáticos y repetir cada 5 años en caso de ser normales.
|
|
|
TX NO FX HIPERCOLESTEROLEMIA FAMILIAR.
|

|
|
|
Pacientes con muy alto riesgo CV.
|

|
|
|
TX DISLIPIDEMIA + DM2
|
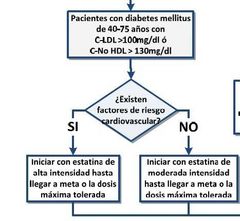
.
|
|
|
TX DISLIPIDEMIA.
|
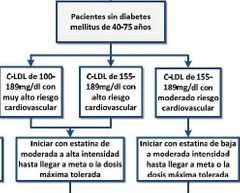
|
|
|
TX HIPERCOLESTEROLEMIA FAMILIAR
|
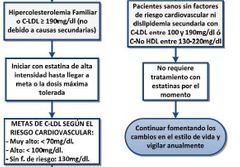
|
|
|
MANEJO HIPERCOLESTEROLEMIA EN PREVENCIÓN SECUNDARIA.
|
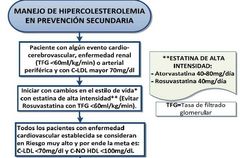
|
|
|
Pacientes con dislipidemia con dosis máxima de estatina que no llegan a metas
|
Agregar ezetimiba.
|
|
|
Indicación para tratamiento con fibratos
|
TG >= 204
HDL < 35 |
|
|
Seguimiento en dislipidemias
|
Realizar perfil de lipidos a las 12 semanas posterior al inicio de terapia de estatina o ajuste de dosis, posterior a eso cada 6 a 12 meses.
|
|
|
Causa más frecuente de hipercalcemia en pacientes ambulatorios
|
Hiperparatiroidismo primario
|
|
|
Etiología hiperparatiroidismo primario
|
adenoma único paratiroideo en 80 a 85% hiperplasia glandular múltiple en 10% Adenoma múltiple en 4% Carcinoma de paratiroides en 1% |
|
|
FR HIPERPARATIROIDISMO
|
Los pacientes con HPTP pueden presentar los siguientes antecedentes:
Radiación de cuello (edad pediátrica) Historia familiar de síndromes de neoplasia endocrina múltiple tipo I ó II Hiperparatiroidismo familiar (no asociado a síndromes de neoplasia endocrina múltiple) Tumor de maxilar inferior |
|
|
MC HIPERPARATIROIDISMO
|
manifestaciones de hipercalcemia:
Nefrolitiasis: litos de oxalato de calcio ó fosfato de calcio Reabsorción ósea extensa Síntomas gastrointestinales enfermedad acido péptica, pancreatitis Cardiovasculares. Neurológicos Inespecíficos: debilidad muscular proximal (extremidades inferiores) fracturas patológicas cambios en el estado mental |
|
|
DX HIPERPARATIROIDISMO
|
▪︎ incremento de la concentración de calcio sérico total (hipercalcemia persistente) +
▪︎concentración elevada ó nivel normal inapropiado de paratohormona |
|
|
Estudios de imagen en hiperparatiroidismo
|
indicados exclusivamente para los casos con indicación de manejo quirúrgico:
Gamagrafía de paratiroides con 99mTc ó Ultrasonido de alta resolución de cuello más gamagrafía de paratiroides con 99mTc |
|
|
TX QX HIPERPARATIROIDISMO
|
Indicado en casos sintomáticos y sin contraindicaciones para la cx incluye:
▪︎remoción del adenoma paratiroideo anormal + exploración bilateral del cuello con identificación de las 4 glándulas paratiroides ▪︎ o resección subtotal de 3 ½ glándulas en pacientes con hiperplasia paratiroidea. |
|
|
criterios para tratamiento quirúrgico en los pacientes con HPTP asintomático
|
Calcio sérico: > de 1.0 MG/dL (0.25mmol/litro) por arriba del límite normal Depuración de creatinina reducción < 60 ml/min. en orina de 24h Edad < de 50 años Densidad mineral ósea disminuida: 1. Mujeres peri o posmenopáusicas y hombres de 50 años o mas: T-score < -2.5 o menos en columna lumbar, cuello femoral, cadera o 33% (1/3) en radio 2. Mujeres premenopáusicas y hombres menores de 50 años: Z-score < .2.5 ó menor 3. Antecedente de fractura por fragilidad |
|
|
INDICACIÓN TX FX EN HPTP
|
Se recomienda tratamiento farmacológico en las siguientes situaciones:
Pacientes asintomáticos que no son candidatos a tratamiento quirúrgico o que no aceptan la cirugía Comorbilidad que contraindique la cirugía Pacientes con HPTP sin respuesta a manejo quirúrgico Pacientes con HPTP normocalcemico no son candidatos a tratamiento quirúrgico |
|
|
TX FX EN HPTP
|
▪︎ HPTP asintomático y sintomático se recomienda el tratamiento con :
Alendronato 10 MG/día ó 70 MG por semana ▪︎HPTP no quirúrgico se recomienda: Cinacalcet: 30-50 MG/día, vía oral, evaluar su uso hasta por dos años (calciomimetico que regula las concentraciones de Ca, P y PTH). ▪︎Mujeres postmenopáusicas con HPTP no quirúrgico ▪︎ raloxifeno 60-120 MG/día, vía oral. ▪︎ calcio de 800 a 1000 MG/día ▪︎vitamina D con base a edad y sexo: Mujeres > de 50 años: 400 UI/día Mujeres > de 75 años: 600 UI/día Hombres > de 65 años: 400UI/día ■Evitar la ingesta de diuréticos tiazidicos y de carbonato de litio. |
|
|
HIPOPARATIROIDISMO
|
Causa de hipocalcemia, menos frecuente que la deficiencia de vitamina D.
Etiologia: daño o remosión de glándulas paratiroides durante la cirugía de cuello. |
|
|
HIPOPARATIROIDISMO PRIMARIO
|
Caracterizado por ausencia o disfunción de las glándulas paratiroides.
▪Niveles bajos de PTH ▪︎Hipocalcemia ▪︎Hiperfosfatemia |
|
|
MC HIPOPARATIROIDISMO
|
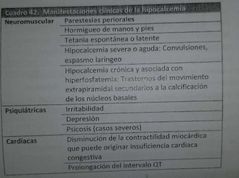
|
Signo de Chvostek (espasmo facial al percutir el nervio facial).
Signo de trasseau: espasmo del carpo al aumentar la presión del baumanometro arriba de las cifras sistólicas por 3 minutos. |
|
TX HIPOPARATIROIDISMO
|
Se trata la hipocalcemia sintomática con infusión continua de gluconato de calcio y calcitriol.
|
|
|
SX CUSHING
|
Conjunto de síntomas asociados al exceso de glucocorticoides por una producción suprarrenal exagerada o tratamiento con corticoides a largo plazo.
|
|
|
ETIOLOGIA CUSHING
|
▪︎Cushing endógeno:
•Enfermedad de cushing (65-70%): adenoma hipofisario en un 90% que secreta grandes cantidades de ACTH. ▪︎SX cushing suprarrenal (15 a 20%) Causado por un tumor suprarrenal -Adenoma 75% -Carcinoma 25% o por hiperplasia nodular suprarrenal, presentan niveles de ACTH suprimidos. Primer etiología en la infancia. ▪︎Sx cushing ectópico (15%) Producción de ACTH o CRH por tumores extrahipofisarios: 1. Carcinomas bronquiales de células pequeñas. 50% 2. Tumores carcinoidesde pulmon 3. Feocromocitomas, paragangliomas, tumores de timo o páncreas. Cushing exógeno o iatrogeno: Administración prolongada de esteroides. |
CTO
|
|
Tamizaje ante dx sindrome de cushing
|
la prueba de tamizaje inicial es la prueba de supresión nocturna con dexametasona (una concentración plasmática de cortisol <5 ug/dl en la medición matutina excluye el SC,
Si el resultado de esta prueba resulta sugestivo, se realizarán mediciones seriadas de cortisol y creatinina urinarios en 24 horas (la excreción de cortisol persistente >300 ug/día indica SC. |
|
|
Estudios complementarios ante sx cushing
|
Laboratorio muestra: hipokalemia, hipocloremia, alcalosis metabólica, hiperglicemia, hipercolesterolemia.
Imagen: SC suprarrenal: TAC O RM. Enfermedad de cushing: resonancia magnética hipofisaria con gadolinio. |
|
|
MC CUSHING
|
hipertensión, obesidad central (característica más común) con cara redonda (facies"de luna llena") y extremidades delgadas, giba "de búfalo",
hirsutismo, irregularidades menstruales, hipogonadismo,fragilidad cutánea, equimosis, estrías violáceas, acné, cicatrización precaria, plétora facial, hiperpigmentación (encaso de exceso de ACTH), psicosis, labilidad emocional, paranoia, osteoporosis, nefrolitiasis y pérdida de masa muscular con miopatía proximal. Estas manifestaciones no se encuentran en SC causados por producción ectópica de ACTH; los pacientes pueden presentarse sólo con pérdida ponderal y debilidad. Las manifestacionesnás importantes entre los niños y adolescentes son obesidad, retraso en el crecimiento y el inicio de la pubertad. |
|
|
TX SC CUSHING
|
ADENOMA PITUITARIO
▪︎Adultos: microadenectomia transesfenoidal + radioterapia pituitaria en caso de no haber logrado la resección total. ▪︎Niños : radioterapia hipofisaria. NEOPLASIA SUPRARRENAL ▪︎Reseccion de glándula afectada con reemplazo de corticoides por 9 a 12 meses. HIPERPLASIA SUPRARRENAL MICRO O MACRONODULAR BILATERAL: ▪︎ Adrenalectomía bilateral total. PRODUCCIÓN ECTÓPICA DE ACTH ▪︎Resección de neoplasia y control de exceso de cortisol con ketoconazol, metirapona. Y del efecto mineralocorticoide con espironolactona. |
|
|
INDICACIÓN TX EN HIPERPROLACTINEMIA
|
■Efecto de masa
· Hipopituitarismo · Defectos en el campo visual debido a compresión del quiasma óptico · Déficit en los nervios craneales · Cefaleas · Rinoliquorrea ■Efectos de Hiperprolactinemia •Hipogonadismo •Amenorrea u oligomenorrea •Infertilidad •Impotencia o disfunción eréctil • Osteoporosis u osteopenia ■Indicaciones Relativas · Hirsutismo · Galactorrea |
|
|
Tratamiento de resistencia a los agonistas de dopamina
|
1. Cambio a otro agente 2. Aumento de la dosis, como sea tolerado y el tiempo necesario hasta alcanzar una reducción en la prolactina 3. Cirugía 4. Radioterapia 5. Métodos Alternativos que inducen la ovulación 6. Abordajes experimentales · Análogos de la somatostatina · Factor de crecimiento nervioso · Interferón - α · Quimioterapia |
|
|
PROLACTINOMAS
|
El 90% de los prolactinomas son microadenomas (tamaño < 1cm.) y se observan con mayor frecuencia en las mujeres.
los macroadenomas (tamaño >1 cm.) se observan con mayor frecuencia en los hombres y en niños. |
|
|
Dx imagen en hiperprolactinemia
|
Elección: resonancia magnética
|
|
|
MC HIPERPROLACTINEMIA
|
En las mujeres premenopáusicas un nivel de prolactina > 100 ng/ml se asocia comúnmente con galactorrea, hipogonadismo, amenorrea;
un exceso moderado (51- 75 ng/ml) se asocia con oligomenorrea; mientras que un exceso leve (31 a 50 ng/ml) se asocia con una fase lútea corta, disminución de la libido e infertilidad. · Los varones con hiperprolactinemia pueden manifestar disminución de la libido, impotencia, disminución de la producción de espermatozoides, infertilidad, ginecomastia y, raramente, galactorrea. En niños y adolescentes con hiperprolactinemia, los síntomas más frecuentes son retraso puberal en ambos géneros, predominandoamenorrea y galactorrea en las niñas; en niños hábito eunocoide, testí***** pequeños y blandos. La cefalea ocurre en más del 40% de los pacientes y es debida al aumento de presión intracraneal o a la distención de la duramadre. Las alteraciones visuales se presentan en más del 60% de los pacientes, típicamente hemianopsia bitemporal por compresión de las fibras inferonasales, situadas en la parte anterior del quiasmaóptico. |
|
|
.
|
.
|
|
|
HIPERPROLACTINEMIA
|
Elevación persistente de los niveles circulantes de prolactina por arriba de 20 a 25 mg/dl
|
|
|
Isoformas de prolactina
|
4 isoformas de prolactina:
PRL “monomérica” (peso molecular 23 kD), PRL glicosilada (peso 25 kD), PRL “dimérica” o big PRL (peso 50 kD) PRL “polimérica” o big-big PRL (peso 200 kD). La primera es la forma con mayor bioactividad y la segunda la predominante en el plasma. |
|
|
Tx 1ra elección en hiperprolactinemia
|
Cabergolina
|
|
|
Indicación tx qx en hiperprolactinemia
|
La cirugía transesfenoidal se recomienda cuando el tumor es quístico, la
reducción de prolactina es inadecuada o el crecimiento del tumor se produce a pesar de dosis altas de agonistas de la dopamina, cuando existe hemorragia intratumoral con efecto de masa o apoplejía, cuando el paciente presenta una acelerada o cuando el paciente opta por la resección quirúrgica en lugar de tratamiento médico. |
|
|
Medicamentos productores de hiperprolactinemia
|
neurolépticos (fenotiazinas, haloperidol), antipsicóticos, antidepresivos (tricíclicos, inhibidores de la mono amino oxidasa e inhibidores selectivos de la recaptura de serotonina), antihipertensivos (verapamilo, alfa metildopa, bloqueadores de los canales de calcio), antieméticos (metoclopramida, domperidona), ranitidina, reserpina y opiáceos. Los antipsicóticos que se asocian con los niveles más altos de prolactina son la risperidona, amisulprida y paliperidona |
|
|
Etiologia hiperprolactinemia
|
Las tres principales causas de hiperprolactinemia son: prolactinomas
(56.2%), inducida por fármacos (14.5%) y macroprolactinemia (9.3%). |
|
|
ACROMEGALIA
|
Secreción excesiva de hormona somatotropa (GH) instaurada después del cierre de los discos hipofisarios.
Etiologia: -Tumores hipofisario productores de GH -Producción ectópica (tumores carcinoides o pancreaticos) de hormona liberadora de GH. |
|
|
MC ACROMEGALIA
|
Exageración prominencia ciliares, cigomáticas y mandibular, apiñamiento dental, crecimiento de tejidos de pies y manos.
La compresión central del quiasma óptico genera hemianopsia bitemporal. Otros: artritis por sobre crecimiento sinovial, sx túnel del carpo, cefalea, oleosidad cutánea, resistencia a la insulina. |
|
|
DX Y TX ACROMEGALIA
|
▪︎Prueba de supresión con glucosa oral de GH: negativa= no se suprime.
▪︎Realizar RM para evaluar la extensión del adenoma hipofisario. Tx: resección transesfenoidal del adenoma. |
|
|
Enfermedad de addison
|
Insuficiencia suprarrenal primaria
Trastorno raro debido a la producción insuficiente de mineralocorticoides y glucocorticoides. |
|
|
MC ENFERMEDAD DE ADDISON
|

|
|
|
Signo cardinal de enfermedad de Addison
|
Pigmentación cutánea y de membranas mucosas.
La mitad de los pacientes se presenta con una crisis suprarrenal, caracterizada por deshidratación severa y choque circulatorio, precipitada por infecciones. |
|
|
DX ENFERMEDAD DE ADDISON
|
Un nivel matutino de cortisol <165nmol/l es sugestivo de insuficiencia suprarrenal.
|
|
|
TX ENFERMEDAD DE ADDISON
|
Reemplazo óptimo de esteroides
▪︎Hidrocortisona:glucocorticoide ▪︎Fludricortisona: mineralocorticoide |
|
|
Etiologia hiperaldosteronismo
|
Exceso de mineralocorticoides
▪︎Hiperaldosteronismo primario (aldosterona elevada, renina disminuida) -Adenomas productores de aldosterona 30-50% -Hiperplasia bilateral de la zona glomerular - Hiperaldosteronismo familiar tipo 1 y 2. ▪︎Hiperaldosteronismo secundario (aldosterona y renina elevadas) - Hipertensión renovascular y estenosis aórtica. -Uso de diuréticos - Tumores secretores de renina -ICC - Cirrosis hepática con ascitis. |
|
|
MC HIPERALDOSTERONISMO
|
Fatiga, debilidad, calambres musculares relacionados a hipocalcemia.
Hipertension en edad temprana con hipocalcemia. |
|
|
DX HIPERALDOSTERONISMO
|
Nivel plasmático de aldosterona >15pg/ml
Los aldosteronomas pueden identificarse mediante escaneo con yodo colesterol o 6 B yodometil 19 no r colesterol Relación aldosterona/actividad de renina plasmática >30 |
|
|
TX HIPERALDOSTERONISMO
|
-Adenomas suprarrenales: resección laparoscópica.
No candidatos a cx: antagonistas de mineralocorticoides (espironolactona, eplerrenona o amilorida) o con IECA |
|
|
FEOCROMOCITOMA
|
Tumor de células cromafines que secreta catecolaminas, principalmente norepinefrina, otras : adrenalina y rara vez dopamina.
Regla de los 10 10% son bilaterales 10% son malignos 10% familiares 10% extraadrenales (paragangliomas) suelen encontrarse en la cadena ganglionar simpática del tórax, abdomen y pelvis. |
|
|
Tríada feocromocitoma
|
Cefalea, taquicardia, diaforesis paroxísticas.
|
|
|
MC Y DX FEOCROMOCITOMA
|
5H: Hipertensión, hiperhidrosis, bochornos, cefalea y estado hiperadrenergico.
▪︎Cuantificación de metanefrinas y creatinina en orina de 24 horas. ▪︎Metanefrinas libres en plasma ▪︎Catecolaminas urinarias. |
|
|
TX FEOCROMOCITOMA
|
Escisión quirúrgica del tumor, posterior al tx antihipertensivo prequirurgico.
Crisis hipertensivas agudas: nitropusiato o fentolamina iv. Si es dx durante el embarazo remover tumor preferentemente en los 2 primeros trimestres, si es dx en 3er trimestre realizar cesarea al alcanzar la madurez y posterior resección tumor. |
|
|
COMPLICACIONES CV FEOCROMOCITOMA
|
crisis hipertensivas, muerte súbita, infarto cerebral o miocárdico, insuficiencia cardiaca congestiva e insuficiencia renal
|
|
|
SIHAD Sx secreción inadecuada de la hormona antidiurética
|
Producida por la secreción de ADH en un sitio ectópico o distinto a la hipófisis.
|
|
|
SIHAD Sx secreción inadecuada de la hormona antidiurética
|
Producida por la secreción de ADH en un sitio ectópico o distinto a la hipófisis.
|
|
|
CAUSAS DE SIHAD
|
Infecciones, fibrosis quística, EPOC, VMNI.
Oncologicas: tumores de pulmón en 1er lugar. orofaringe, gastrointestinales, urinarios. Además se agrava con algunos agentes quimioterápeuticos. SNC: Infecciones virales y bacterianas, hemorragias, sx guillain barré, esclerosis multiple. Medicamentos: carbamazepina, ciclofosfamida. |
|
|
TX SIHAD
|
Tratar factor precipitante.
Restricción hídrica (500 ml menos del volumen urinario) Corrección hiponatremia dilucional Vaptanes: inhiben el CYP450 3A4 produciendo excreción de agua sin afectar la excreción de electrolitos. |
|
|
DIABETES INSÍPIDA
|
Sindrome resultante de la alteración corporal de agus debido a una deficiencia de la hormona antidiurética ADH (vasopresina).
|
|
|
DIABETES INSÍPIDA
|
Sindrome resultante de la alteración corporal de agus debido a una deficiencia de la hormona antidiurética ADH (vasopresina) produciendo diabetes insípida central o por falta de acción en el túbulo colector del riñón (diabetes insípida nefrogenica).
|
|
|
ETIOLOGIA DIABETES INSIPIDA
|
Formas familiares
Formas adquiridas: secundaria a cirugia hipotalámo-hipofisiaria o TCE, tumores, granulomas, etc. |
|
|
DX DIABETES INSÍPIDA
|
Determinación de osmolalidad plasmática y urinaria, si no son concluyentes realizar
prueba de deprivacion de agua o prueba de la sed. Si se sospecha neurogenica realizar resonancia magnética hipotalamo-hipofisiaria. |
|
|
TX DIABETES INSÍPIDA
|
Central: Desmopresina (análogo sintético de vasopresina que actúa sobre receptores V2) fármaco de elección.
Presentación oral, nasal, sc o iv. |
|
|
SX KLINEFELTER
|
47 XXY
Hipogonadismo hipergonadotrofico Causa más frecuenre de disfunción testicular primaria. [gonadotroginas elevadas y testosterona disminuida). Característico: atrofia testicular, infantilismo de genitales externos y azoospermia, talla alta, ginecomastia, coeficiente intelectual normal. Tx; Todos los pacientes deben recibir testosterona aunque sus niveles sean normales. Complicaciones: esterilidad, cáncer mama |
|
|
SX TURNER
|
45 X
Hipogonadismo MC: Talla baja con teletelia, higroma quistico al nacimiento, cuello alado, estriacion ovarica, amenorrea primaria, hipodesarrollo mamario, riñon en herradura, coartacion aórtica y valvula aórtica bicuspide. Tx suplementación con estrógenos |
|
|
SX FRAGILIDAD X.
|
Repetición del nucleótido CGG, en la región del gen FMR1 en el cromosoma x (Xq27.3).
Causa genetica más común de retardo mental. Mc: cara larga con mandibula prominente, macrorquidia y retardo mental |