- Barajar
ActivarDesactivar
- Alphabetizar
ActivarDesactivar
- Frente Primero
ActivarDesactivar
- Ambos lados
ActivarDesactivar
- Leer
ActivarDesactivar
Leyendo...
Cómo estudiar sus tarjetas
Teclas de Derecha/Izquierda: Navegar entre tarjetas.tecla derechatecla izquierda
Teclas Arriba/Abajo: Colvea la carta entre frente y dorso.tecla abajotecla arriba
Tecla H: Muestra pista (3er lado).tecla h
Tecla N: Lea el texto en voz.tecla n
![]()
Boton play
![]()
Boton play
![]()
133 Cartas en este set
- Frente
- Atrás
- 3er lado (pista)
|
ESPONDILOARTRITIS ( nuevo Tema)
|
Espondilitis anquilosante y espondiloartritis axial no radiográfica
• Artritis reactiva • Artritis psoriásica • Artritis de la enfermedad intestinal inflamatoria • Espondiloartritis indiferenciada • Espondiloartritis de inicio juvenil |
estás son las enf se que clasifican dentro de este grupo
|
|
ESPONDILOARTRITIS
|
Son un grupo de enfermedades que
afectan principalmente el esqueleto axial. Las articulaciones de la columna vertebral y articulaciones sacroileacas. (también pueden afectar el esqueleto apendicular) |
|
|
Es la patologia más común de las espondiloartropatias
|
Espondilitis anquilosante. |
• Raíces griegas: fusión), espondilos (vértebra) ankilos (inclinado-) |
|
Edad para considerar Enfermedad reumatica juvenil
|
< 16 años ( antes)
< 18 años. (ahora) |
|
|
1. Espondiloartritis axial (no radiográfica o preradiografica).
|
Manifestaciones de la enf pero RX convencional no hay sacroileitis. (solo se detecta por resonancia magnética)
|
|
|
2. Espondilitis anquilosante (espondilitis axial radiográfica)
|
Cuando además de manifestaciones clínicas, aparece una sacroileitis en la RX convencional |
|
|
Las espondiloartritis las dividimos en 2 grupos.
|
1. Espondiloartritis axiales.
* Espondiloartritis no radiográfica o pre-radiográfica. * Espondilitis anquilosante ( E. radiografíca) 2. Espondiloartritis periférica. Artritis reactiva Artritis psoriasica. Artritis indiferenciadas. |
|
|
Las espondiloartritis las dividimos en 2 grupos.
|
1. Espondiloartritis axiales: * Espondiloartritis no radiográfica o pre-radiográfica. * Espondilitis anquilosante 2. Espondiloartritis periférica. * Artritis reactiva * Artritis psoriasica. * Artritis indiferenciadas. |
|
|
cuando se considera una enfermedad reumática juvenil
|
anteriormente ( 16 años)
actualmente (18 años) |
|
|
Espondiloartritis relacionadas con la enf inflamatoria. (colitis úlcerativa y enf de
Crohn) |
(Esta enfermedad está entre las 2 anteriores ya que puede terner
manifestaciones de ambas axiales-perifericas) sin embargo un poco más de manifestaciones axiales. |
|
|
dx de espondiloartritis de tipo axial. Con criterios de ASAS
se aplica a todo Px con dolor de espalda >3 meses de evolución < 45 años. |
(hay 2 maneras de clasificarlo)
1. Sacroileitis en imagen. IRM o RX, + 1 hallazgo de EAr 2. HLA-B27 +2 hallazgos de EAr |
|
|
Criterios de espondiloartritis (ASAS)
|
* Dolor inflamatorio de espalda
* Artritis * Entesitis (talón) * Uveítis * Dactilitis * Psoriasis * Enfermedad de Crohn/CU Buena respuesta a AINE * Historia familiar de EAr * HLA-B27 * PCR elevada |
|
|
cuál es el marcador serologico de las espondiloartropatias
|
HLA-B27
|
|
|
Espondiloartritis periférica. Criterios de Asas ( para Dx)
se aplican en personas con. Artritis / entesitis / Dactilitis |
* Igual o más de 1:
* Psoriasis * Enfermedad intestinal inflamatoria * Infección precedente * HLA-B27 * Uveítis * Sacroilitis en imagen (radiografías o IRM) |
|
|
Espondiloartritis periférica. Criterios de Asas ( para Dx)
se aplican en personas con. Artritis / entesitis / Dactilitis o |
Más de 2 de los restantes:
* Artritis * Entesitis * Dactilitis * Dolor inflamatorio de la espalda en el pasado * Historia familiar positiva para espondiloartritis |
|
|
Espondilitis anquilosante.
|
Enf de jóvenes. (se inicia en la adolescencia o <45 años)
Más frecuente en H. Factores predisponentes para padecer la enfermedad: * AHF de la enf. * HLA-B27 (10-30%) |
|
|
Cuales son los genes dentro del CPH. Asociados más frecuentemente a
espondiloartritis. |
* HLA-B27 (1)
* B60 (2) Genes fuera del complejo. * IL-23 * ERAP-1 |
|
|
Es la interleucina que se encuentra mayormente relacionada con la espondilitis
anquilosante. |
R. IL-23 |
|
|
ESPONDILITIS ANQUILOSANTE
MANIFESTACIONES M-E |
• Dolor lumbar inflamatorio, glúteo y sacro-ilíaco • Rigidez lumbar (matutino) si están juntos pensar primero que nada en esta patologia |
|
|
ESPONDILITIS ANQUILOSANTE
MANIFESTACIONES M-E |
• Entesitis
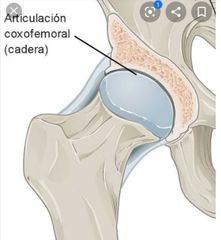
• Dolor cervical • Dolor torácico • Articulaciones periféricas: coxo-femorales y gleno- humerales |
|
|
Son los parámetros para clasificar un dolor inflamatorio de espalda
|
* Edad de inicio < 40 años
* Inicio insidioso * Mejoría con el ejercicio * Ausencia de mejoría con el reposo * Dolor nocturno (con mejoría al levantarse) |
|
|
Hay que saber identificar el dolor lumbar de tipo inflamatorio y de tipo mecánico
carácteristicas de cada uno |
* Inflamatorio. - antes de los 40 años - Inició incidioso duración 3 o más meses - rigidez matutina de 30 min o más - Dolor no cede en la noche - mejora con el ejercicio movilidad se va perdiendo Déficit neurologico es raro |
|
|
Carácteristicas del dolor lumbar de tipo Mecánico
|
- Cualquier edad, es más frecuente con forme avanza la edad.
- inició agudo menos de 6 semanas. -< 30 min - no está presente en la noche (ya que al descansar se alivia) empeora con el ejercicio - es posible el déficit neurologico |
|

|
cómo identificarlas
|
|
|
son las entesis que mayormente se afectan en la espondilitis anquilosante
|
talones
* tendón de Aquiles * fascina plantar |
|
|
articulanciones (artritis) en espondilitis anquilosante más comúnmente afectadas
|
Articulaciones más frecuentemente afectadas son:
columna vertebral, más las lumbares * COxofemorales, glenohumerales (35%). suelen ser agresivas. Puede ser erosiva e incapacitante. |
|
|
otras áreas con artritis en E. A.
estás suelen ser Leve, en raras ocasiones persistente o erosiva |
• Rodillas
• Muñecas • Codos • Pies • Articulaciones temporomandibulares Suele ser monoarticular u oligoarticular asimétrica. |
|
|

|
|
|
exploración física
signo de Schober Tets |
Trasar una línea a nivel de las espinas iliacas, y post medir 10 CM hacia arriba, pedirle al px que de agache hasta tocar sus pies y debe aumentar esa línea hasta 15 cm
|
|
|
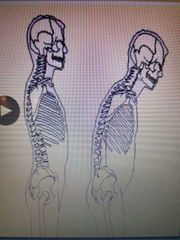
esto es lo que pasa en las espondilitis
se van fusionando las vertebras, se acentúa la cifosis perdie la lordosis |
|
|
manifestaciones extraoculares de las esponditis anquilosante
|
K OCULARES: uveítis anterior (25-30%)
• CARDIOVASCULARES: Aortitis ascendente-insuficiencia aórtica Anormalidades de la conducción • PULMONARES: * Neumopatía restrictiva *Fibrosis apical *GASTROINTESTINALES: EII (50-60%) NEUROLÓGICAS: Complicaciones por fracturas y luxaciones Síndrome de la "cola de caballo" |
|
|
sx de cola de caballo
|
anestesia en silla de montar
paraparecia incontinencia de esfínteres |
|
|
manifestaciones extraesqueleticas de EA
|
RENALES:
* Amiloidosis *Nefritis por lgA * Uso de AINE * Prostatitis inespecífica • OSTEOPOROSIS: 50% ESPONDILITIS AN |
|

|
manifestaciones radiológicas De EA
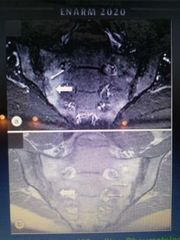
la sacroilitis de la EA es bilateral y simetrica |
|
|
sacroilitis en fase precoz se detecta mediante IRM
|
|
|

|
regionradioopaca en la primera vertebra de arriba, del lado izq, ( osteitis o signo de romano)
la vertebra 3 hay una vertebra cuadrada ( se Pierde la concavidad de la vertebra anterior |
|
|
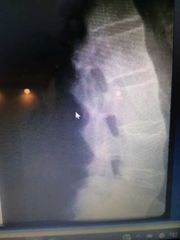
sindwsmofitos típicos ( columna de bambú
|
|
|
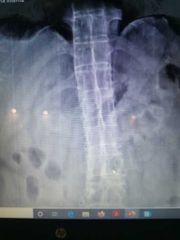
|
osificación del ligamento espinoso y supraespinoso, da el signo de la daga.
riel de tran vía |
|
|
ESPONDILITIS ANQUILOSANTE
ANORMALIDADES DE LABORATORIO |
• Reactantes de fase aguda ( se elevan en casos de actv aguda)
* Anemia normocítica normocrómica ( en fase crónica) * Elevación de la concentración sérica de IgA • Factor reumatoide y anticuerpos antinucleares negativos (pero negativos) • Análisis de líquido sinovial HLA-B27 (90% positivo) |
|
|
cuál Monse hace un dx de espondilitis anquilosante
|
* MANIFESTACIONES CLÍNICAS
* HALLAZGOS RADIÓLÓGICOS * FACTOR REUMATOIDE SÉRICO NEGATIVO |
|
|
ESPONDILITIS ANQUILOSANTE
DIAGNÓSTICO DIFERENCIAL |
• OTRAS ESPONDILOATRITIS • FIBROMIALGIA DOLOR LUMBAR MECÁNICO • CANAL VERTEBRAL ESTRECHO • DISH • INFECCIONES • NEOPLASIAS • OSTEITIS CONDENSANS ILII • OTRAs |
|
|
espondiloartropatia
tema: artritis reactiva |
Proceso inflamatorio estéril de la membrana sinovial, precedido o precipitado por una infección
que ocurre fuera de la articulación intestino, urinario, pulmonar. |
|
|
artritis reactiva
|
* jóvenes (20-40)
* HLA-B27 presente en ( 40-80%) se presenta en 1-10% de los que tienen infeccion x clamidia, o infeccion gastrointestinal |
|
|
ETIOLOGIA
PATÓGENOS ENTÉRICOS: de artritis reactiva |
* Shigella flexneri * Salmonella * Yersinia * Campylobacter Clostridium Difficile |
|
|
ARTRITIS REACTIVA
ETIOLOGÍA • PATÓGENOS GENITOURINARIOS: |
* Chlamydia trachomatis
* Chlamydia psittaci * Ureaplasma urealyticum, * Mycoplasma genitalium |
|
|
ARTRITIS REACTIVA
ETIOLOGÍA PATÓGENOS RESPIRATORIOS |
* Estreptococo ß-hemolítico
* Chlamydia pneumoniae |
|
|
ARTRITIS REACTIVA
CUADRO CLÍNICO |
* HISTORIA ( de infección 1-4 semanas antes de que aparezca la artritis) * SÍNTOMAS GENERALES • MUSCULOESQUELÉTICAS • MANIFESTACIONES GENITOURINARIAS • MANIFESTACIONES CUTÁNEAS Y DE MEMBRANAS y MUCOSAS • MANIFESTACIONES OCULARES • MANIFESTACIONES GI • OTRAS MANIFESTACIones |
|
|
cuál es la manifestación más común en la artritis reactiva
|
monoartritis u oligoartritis ( afección de 2-4 articulanciones) asimétrica (de predominio en miembros inferiores)
|
|
|
otras manifestaciones de la artritis reactiva
|
* Artralgias, artritis aditiva o migratoría
• Articulaciones grandes que sostienen peso: * rodillas, tobillos y caderas • Dactilitis o dedos en "salchicha" ( característico de Ar reactiva y pasoriacica) • Afección axial: articulaciones SI y columna lumbar ( menor frecuencia) • Entesopatía, tenosinovitis |
distrofia ungeal
|
|
ARTRITIS REACTIVA
MANIFESTACIONES G-U |
* Uretritis,
* balanitis circinada, * prostatitis cistitis, * enfermedad pélvica inflamatoria, * Cervicitis |
|
|
ARTRITIS REACTIVA
MANIFESTACIONES CUTÁNEAS |
• Queratodermia blenorrágica (plantas de los pies principalmente) • Eritema nodoso • Distrofia ungueal • Úlceras orales |
|
|
ARTRITIS REACTIVA
MANIFESTACIONES OCULARES |
• CONJUNTIVITIS • UVEÍTIS |
|
|
ARTRITIS REACTIVA
OTRAS MANIFESTACIONES |
• Cardíacas: Insuficiencia aórtica Anormalides de la conducción Miocarditis Amiloidosis • Nefropatía por IgA • Fibrosis pulmonar • Anormalidades neurológicas |
|
|
ARTRITIS REACTIVA
ANORMALIDADES DE LABORATORIO |
* BH (anemia normocitica normocromica x enf cronica)
* Seronegatividad • Examen general de orina (piuria) • Análisis de líquido sinovial (inflamatorio) • Cultivos ( clamidia, ureaplasma) • Anticuerpos ( clamidia) • HLA-B27 (+ 40-80%) |
|
|
ARTRITIS REACTIVA
HALLAZGOS RADIOLÓGICOS |
• Aumento de volumen de los tejidos blandos
• Osteopenia ( transitori@) • Disminución del espacio articular Erosión ósea • Reacción perióstica y proliferación ósea con bordes desilachados * • Calcificación y osificación tendinosa*** |
|
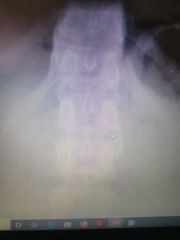
|
sindesmofito atipico (3 vertebra del lado izquierdo)
propio de Ar reactiva y psoriacica |
|
|
tx en espondiloartritis
|
* Información y educación del paciente y su familia
•Terapia fisica y rehabilitación • Cirugia |
|
|
el Tx de primera elección en los px con espondiloartropatias
|
AINE ( EN TODAS)
Cox 1 diclofenaco ( menos riesgo cardiovascular) e indometacina Cox 2 Etoricoxib selecoxib |
no dar 2 AINE
|
|
ESPONDILOARTRITIS
tx de primera elección en art reactiva y psoriacica |
*Ar reactiva:
AINE + SULFASALACINA - ( METOTREXATO) segunda opción * Ar Psoriacica AINE + METOTREXATO * GLUCOCORTICOIDES ( aquí no tiene tanta utilidad solo intraarticular) * ANTIBIÓTICOS ( cuando se detecta clamidia o algún otro agente) 2o 3 doxiciclina + Azitromicina y otro |
|
|
SPONDILOARTRITIS tx
FARME BIOLÓGICOS cuando no hay respuesta a lo anterior. solo en espondilitis, Ar Psoriacica, y enf intestinal inflamatoria |
ANTI-TNF:
* Etanercept * Inflixima * Adalimumab * Golimumab * Certolizumab pegol * ANTI-IL-17: ( psoriasis y espondilitis) •Anti-IL-12/IL-23: Ustekinumab |
|
|
fase 1 de tx ASAS
|
1. tx no farmacológico ( ejercicio)
2. AINE si no mejora 3 AINE respuesta así nos quedamos si no pasar a fase 2 |
|
|
fase 2 tx en espondiloartritis
ASAS pasamos aquí por falta de eficaces y/o toxicidad |
Valorar predominio de sintomatología:
* Periférica: * glucocorticoides * Sulfasalazina * Axial: FARME biológico ( anti-TNF |
evalúa a las 12 semanas. si no mejoran ASDAS >1.1 o BASDAI >2
FASE 3 |
|
fase 3 de Tx
|
cambiar hacia otro TNF o dar otro:
inhibidor de IL-17 |
|
|
si el px tiene un ataque agudo de gota
|
puede estar normal los niveles de ácido Úrico
|
|
|
la enfermedad de los reyes
|
Gota
|
|
|
incidencia de gota
|
0.31%
* Su prevalencia aumenta conforme aumenta la edad * A mayor aumento de ácido Úrico (aumenta + en riesgo de padecer la enf) |
|
|
la cerveza contiene que elemento que aumenta la producción de ácido urico
|
Guanosina
|
|
|
las purinas
|
vienen de la síntesis de novo y de las que vienen de la dieta
|
|
|
uratos monosodico producto final de la degradación de las purinas se elimina por
|
* Excreción renal (66%)
* Gastrointestinal (33%) |
|
|
factores genéticos para la presencia de Gota.
|
* Hiperuricemia en el 25% de los familiares de primer grado de los px con gota.
|
|
|
Gota
FACTORES INFLAMATORIOS • Los cristales de uratos monosodico UMS se depositan en: |
* Sitios con menores temperaturas
(estructuras periféricas). ( pies, pabellones auriculares) * Sitio que sufre traumatismos repetitivos (1ª articulación MTF) |
|
|
incio del ataque agudo de gota
|
* los cristales de urato.
|
|
|
cuál es la causa más común de gota
|
Por disminución de la excreción
|
|
|
Gota patología
|
Depósito de cristales de UMS en el cartilago, el hueso, periarticulares y el riñón, epifisiario.
|
|
|
cuál es el signo característico de la evolución de Gota
|
• Tofo: corazón de cristales de UMS y matriz intercristalina, rodeado por un granuloma de reacción crónica a cuerpo, extraño.
cristales dentro del tofo tienen forma de aguja y están agregados en racimos en forma radial |
|
|
CUADRO CLÍNICO de gota
|
* Hiperuricemia asintomática * Artritis gotosa aguda * Gota intercrítica * Artritis gotosa crónica |
|
|
GOTA
ARTRITIS GOTOSA AGUDA |
• Se presenta generalmente muchos años después de tener.hiperuricemia
asintomática • En Hombres inicia entre los 40 y los 60 años de edad y en las mujeres después de los 60 años |
|
|
GOTA
ARTRITIS GOTOSA AGUDA clínica |
* Inicio súbito, generalmente durante la noche, con dolor que va aumentando progresivamente hasta
hacerse insoportable • Articulaciones calientes, rojas y muy dolorosas a la palpación Duración: pocas horas hasta una a 2 semanas |
|
|
GOTA
ARTRITIS GOTOSA AGUDA |
• Primer ataque: monoarticular en el 85 al 90 % de los casos • Primera articulación MTF: casos de primer ataque; 90 %. • A medida que los ataques se van repitiendo, se hacen frecuentes y pueden involucrar un mayor número de articulaciones |
|
|
GOTA ARTRITIS GOTOSA AGUDA que otras articulaciones se pueden afectar
|
* Talones, rodillas, muñecas, dedos de las manos, codos. . Tendinitis, tenosinovitis, tarsos, tobillos,
Bursas prepatelar y olecraneana. • Factores desencadenantes agudos estres ( neumonía, colocación de un catéter etc |
|
|
al cuánto tiempo después del primer ataque de gota de presenta el Segundo ataque:
|
6 meses a 2 años
|
|
|
De no tratarse adecuadamente el cuadro de gota y la hiperuricemia puede evolucionar a
|
Tofos ( fase de gota poliarticular crónica)
* Se presentan 10 años después del primer episodio ( aprox) |
|
|
dónde se localizan principalmente los tofos
|
* membrana sinovial, hueso subcondral, bursa olecraneana, tendones patelar y aquíleo, tejido subcutáneo de la superficie
extensora de los antebrazos, hélix |
|
|
Cuáles son las características de la piel en las regiones con tofos
|
• La piel sobre el tofo es brillosa y tersa y se puede ulcerar, dejando salir un material blanquecino y
pastoso ( pasta de dientes) |
|
|
cómo se hace el dx de gota
|
* Hay 2 formas
1. identificación de cristales de UMS en el Eden microscópico. birefringencia positiva ( microscopio de luz poralizada) |
pirofosfato de calcio ( pseudogota) + frecuente en la rodilla. tienen birefringencia +
|
|
líquido sinoviales el gota
|
• LS: turbio. Cuenta leucocitaria de 5000 a 80000
células, con predominio de PMN • Urato sérico. |
|
|
cuáles son los hallazgos radiológicos en gota
|
* Aumento de volumen de los tejidos blandos en la fase aguda
* Afectación articular asimétrica, inflamatoria y erosiva, acompañada de nódulos en los tejidos blandos, en la fase crónica * Erosiones en "sacabocado", de forma redonda u oval, marginales y rodeadas de un borde esclerótico hay otro tipo de erosiones |
asimetrica
|
|
ENFERMEDAD POR DEPÓSITO DE CRISTALES
HALLAZGOS RADIOLÓGICOS |
• En el 40 % de los pacientes con erosiones, éstas se extienden hacia el tofo, cubriéndolo o "abrazándolo" * erosiones en “borde sobrecolgante" • Espacios articulares disminuidos sólo en etapas avanzadas (manos, pies, carpos).( a diferencia de la R) |
|
|
dx diferencial
|
* otros cristales.
* Ar séptica ( es idéntico el cuadro clínico) también es una monoartritis de inicio súbito (la articulanciones que se afecta con mayor frecuencia es la rodilla. * otros tipos de artritis |
|
|
Co-morbilidades de los px con GOTA
|
• Obesidad
• Diabetes mellitus • Dislipidemias: TG • Hipertensión arterial sistémica Ateroesclerosis • Consumo de etanol |
|
|
cuál es el tratamiento de gota aguda
|
•AINE:
* Indometacina: disminución paulatina. * Diclofenaco * Etoricoxib se puede asociar o no a *Colchicina |
|
|
GOTA
TX: ARTRITIS GOTOSA AGUDA |
• Glucocorticoides:
Prednisona: * De depósito, IM: triamcinolona, betametasona * Intraarticulares: triamcinolona, betametasona/ metilprednisolona * ACTH: |
si no responde al tx de primera línea
otro considerarlo de 2 línea son los opioides fentanilo, hidroxicodona |
|
no iniciar Alopurinol durante el ataque aguda de gota (es para disminuir el ácido Úrico)
|
* Si lo toma de de forma crónica no lo tiene que dejar.
* De 7 a 10 días después del ataque agudo se pueden iniciar |
|
|
GOTA
TX: GOTA INTERCRÍTICA |
• Continuar el tratamiento farmacológico por 6 a 12 meses: * Indometacina: 25 mg cada 12 H. * Colchicina: 1 mg cada 24 horas |
|
|
tx no farmacologíco
|
* Evitar/disminuir ingesta de alcohol, * Control de peso
* Cese de tabaquismo, * Bajar de peso ejercicio, Carbohidratos complejos * 3 litros de agua durante ataques * grasas insaturadas * Baja ingesta purinas (600-1000 mg/dia). |
|
|
Sx de anticuerpos antifosfolipidos SAAF DEFINICIÓN
|
enfermedad protrombitica autoinmune sistémica..
* Asociada a trombosis arteriales y venosas * perdida fetal recurrente * labs Trombocitopenia leve a moderada anticuerpos * Títulos elevados de anticuerpos antifosfolípidos. |
Ant anticardioliptina IgG o IgM, anticoagulante lupico o anti- B2 glucoproteina
|
|
SAAF
|
* más frecuente en mujeres
* puede ocurrir en ambos géneros pico 30-45 |
|
|
cuáles son los anticuerpos antifosfolipidos
|
* Anticuagulantes lupico ( se asocia más a Trombosis)
* Anticardioliptina * Anticuagulante B2 glucoproteina. ( creen que es el más específico) |
|
|
SAAF
|
* Px Trombocitopenia
* Tiempo de tromboplastina parcial TTP prolongado. |
veneno de Rusell
|
|
SAAF
|
* Primario. ( cuando no hay evidencia de alguna otra enf Reumatologicas
* Secundario ( asociada a lupus). + px con artritis (pienso el algo secundario) * Catastrófico. presente con EVC recurrentes, anemia hemolitica anhiopatica (esquistositos) |
|
|
Miopatias inflamatorias
|
caracterizadas por debilidad muscular crónica secundaria a inflamación del musculo estriado
|
|
|
etiopatogenia de las miopatias imflamatorias
|
Factores ambientales de riesgo
*Agentes infecciosos: • Virus - Bacterias • Parásito *Agentes no infecciosos: • Drogas · Exposición a radiación ultravioleta • Agentes misceláneos |
|
|
miopatias carácteristicas de las fibras musculares.
|
* Dermatomiositis: el infiltrado es peri vascular predominan las CEL CD4
* Miositis por cuerpos de inclusión: infiltrado endomicial CEL TCD8 + CEL D |
|
|
polimiositis
|
mujeres más frecuente
pico de incidencia entre 5-15 años 45-65 años |
|
|
polimiositis
|
* Inicio insidioso: 3-6 meses
• Síntomas constitucionales **Debilidad muscular proximal y simétrica** * hay debilidad de Musculatura de la cintura escapular y pélvica (suele empezar en lá pélvica); musculatura cervical * Respeta músculos oculares y faciales ( ayuda hacer dx DIF con miastenia gravis * Mialgias/Artralgias /Raynaud |
|
|
Sx antisintetasa (miositis)
|
Asociado con la presencia de anticuerpos anti tRNA sintetasa:
anti Jo1. * miositis, polimiositis, neumopatias intesticiales, artritis, manos de mecánico, fiebre y fenómeno de Raynaud. |
|
|
miositis necrosantes
|
sx anti SRP. ( partículas de reconocimiento de señal)
debilidad muscular grave acompañado de mialgias, se puede acompañar de enf del corazón. MIOCARDITIS con arritmia |
sx de peor pronostico
|
|
sx anti- MI-2
|
miositis
manifestaciones cutáneas como heliotropo o exantema en los párpados, en la v del escote, en el chal, signo de gotrón en las áreas de prominencia oseas, codos rodillas. |
|
|
miositis
|
capilaroscopia periungeal
|
|
|
en las miopatias
|
la artritis suele ser leve, si está es fuerte pensar en un sx de sobreposición
|
|
|
DERMATOMIOSITIS JUVENIL
PECULIARIDADES |
* Polimiositis: rara
* Dermatomiositis: común** * Coexistencia de VASCULITIS: IgG, IgM, C3 en la pared vascular * Ulceras GI hemorragia/perforación * Calcificaciones ectópicas: CALCINOSIS** en músculo y tejido celular subcutáneo |
|
|
MIOPATÍAS INFLAMATORIAS
ASOCIACIÓN A CÁNCER |
* Mayor en dermatomiositis
* Tumores sólidos: mama, ovario, pulmón, colon ( más común) próstata * Mayor frecuencia en mujeres > 50 años con dermatomiositis recto, páncreas, estómago, • Lo más frecuente es que aparezca primero la miopatía; pueden ser simultáneas o aparecer primero la neoplasia. |
|
|
MIOPATÍAS INFLAMATORIAS
CK ISOENZIMA MM CK (total) |
* Enzima muscular de mayor importancia para diagnóstico y monitoreo (actividad, tx)
* Se eleva en todos los casos en algún momento de la evolución, ya que hay necrosis de miocitos y ruptura de las membranas celulares • Elevación > 10 veces el valor normal (2 - 80) • Otras enzimas: aldolasa, DHL, AST, ALT |
|
|
MIOPATÍAS ÎNFLAMATORIAS
AUTOANTICUERPOS |
• AAN o anticitoplásmicos: Más del 90% de los pacientes; a títulos bajos
carecen de especificidad AEM: ( específicos de miositis) Anti-sintetasas (Ac anti-Jo 1) Anti-SRP Anti- Mi2 Anti-MDA5 ( dermatomiositis amiopatica. px con lesión cutánea sin lesión muscular) Anti-TIF-1y ( Neoplasias malignas) *** |
|
|
INFLAMATORIAS
EMG electriomiografia TRIADA CLÁSICA |
* Actividad insercional aumentada,
fibrilacion y ondas agudas positivas * Descargas espontáneas de alta frecuencia * Potenciales polifásicos de la unidad motora: Amplitud baja/Duración corta |
tríada clásica en polimiografia.
|
|
MIOPATÍAS INFLAMATORIAS
BIOPSIA MUSCULAR |
¿CUÁL MÚSCULO?
• Uno con debilidad * Que no haya sido manipulado para estudio EMG * guiarse por USG o IRM * La lesión es focal * La biopsia puede reportarse como normal y esto no descarta la enf |
|
|
MIOPATÍAS INFLAMATORIAS
HALLAZGOS EN LA BIOPSIA MUSCULAR |
* Infiltrado inflamatorio***, de predominio linfocitario, intersticial y perivascular
• Zonas de necrosis * Zonas de destrucción de fibras musculares * Zonas de atrofia * Zonas de regeneración |
|
|
biopsia muscular tipo de infiltrado
|
* Dermatomiositis- perivascular
* polimiositis- endomicial |
|
|
MIOPATÍAS INFLAMATORIAS
TRATAMIENTO |
• GLUCOCORTICOIDES ( piedra angular)
* METOTREXATO * AZATIOPRINA otras • HIDROXICLOROQUINA CICLOFOSFAMIDA IV • MICOFENOLATO DE MOFETILO • CICLOSPORINA A/TACROLIMUS • RITUXIMAB INMUNOGLOBULINA IV ANTI-TNF ui para buscar |
|
|
MIOPATÍAS INFLAMATORIAS
GLUCOCORTICOIDES |
PREDNISONA VO: 1 mg/kg/dia.
Vigilar fuerza muscular y niveles de CK Mejoría importante: Iniciar el descenso de la dosis. Descenso lento • Se prefiere agregar un inmunosupresor desde el inicio: MTX o AZT • Metilprednisolona IV |
|
|
vasculitis GRANDES VASOS
TAKAYASU |
px Sin pulsos + soplo aórtico +
TA baja en brazo izquiedo y alta en derecho. Afección de subclavia. Tx: ESTEROIDE + MTX Dx ANGIOTOMOGRAFIA (estándar de oro) o Biopsia |
|
|
Las manifestaciones dependen de territorio (Vaso) afectado, el orden de frecuencia es :
|
1. Subclavia:
• Claudicación extremidades superiores • Fenómeno de Raynaud 2. Aorta: • Soplos • disminución de pulsos • presión arterial asimétrica • palpitaciones 3. Carótida común: sincope, alteraciones visuales, mareo |
|
|
3 de los 7 criterios:
|
1. <40 años
2. Claudicación de extremidades 3. Disminución de pulso de la arteria braquial 4. Presión desigual de los brazos de >10 mmHg 5. Soplo de la aorta o o subclavia 6. Angiografia (estándar oro) con estenosis u oclusión de aorta o sus ramas. 7. Elevación de VSG o PCR, anemia leve, hipergamaglobulinemia, panarteritis focal, infiltrado celular con granulomas y celulas gigantes. |
|
|
vasculitis de grandes vasos
CÉLULAS GIGANTES |
VSG elevada +
cefalea. Dolor a la palpación en arteria temporal. * Tx: ESTEROIDE+MTX * GOLD ESTÁNDAR: BIOPSIA (cellas gigantes mononucleares) |
|
|
vasculitis de medianos vasos POLIARTERITIS NODOSA:
|
Hombres con hepatitis B y tricoleucemia con inflamación necrotizante de arterias. sint constitucionales.
Tx: ESTEROIDES y MTX. Dx biopsia |
|
|
vasculitis de medianos vasos
|
px pediatrico >5 años,
Fiebre > 5 dias, Conjuntivitis bilateral sin secreción, inflamación de las mucosas con eritema labial y de la mucosa oral, cambios en las extremidades con edema y eritema de manos y pies, exantema y Linfadenopatia cervical |
|
|
Kawasaki
4 de los siguientes criterios (no se requieren de 4 en presencia de anormalidades de las arterias coronarias) |
• Cambios en extremidades o Primeras 2 semanas : Eritema en palmas y plantas, edema de manos y pies o Después de la 2da semana : Descamación periungueal en las semanas 2 y 3 • Exantema polimorfo Hiperemia conjuntival bulbar sin exudado • Cambios en labios, cavidad oral y faríngea • Linfadenopatia cervical con diámetro > 1.5 cm, habitualmente unilateral |
|
|
Kawasaki labs
|
(GPC) En todos los pacientes con sospecha, obtener: BH completa (debe repetirse en 2 semanas),
VSG, PCR, Albumina sérica, examen microscópico del sedimento urinario (búsqueda de piuria) EKG, niveles de aminotransferasas, electrocardiograma, ecocardiograma transtoracico y radiografia torácica. |
|
|
Kawasaki tx
|
Primera linea:
• Acido acetil salicílico * Ig intravenosa 2da linea: • Metilprednisolona • Infliximab |
complicaciónes. Trombosis coronarias e infarto agudo al miocardio.
|
|
MUJER DE 78 AÑOS, PREVIAMENTE SANA. SE ENCUENTRA HOSPITALIZADA POR HEMORRAGIA ALVEOLAR Y FALLA RENAL CON
CRITERIOS DIALÍTICOS. A LA EXPLORACIÓN FÍSICA: TA 180/100, FC 100, FR 22, CAMPOS PULMONARES CON ESTERTORES DISEMINADOS, EDEMA DE EXTREMIDADES INFERIORES Y LESIONES PURPÚRICAS PALPABLES EN EXTREMIDADES INFERIORES. EN LOS EXÁMENES DE LABORATORIO: HB 5.2, VCM 90, PLAQUETAS 560,000, VSG 54 MM/HR, CREATININA 6.5, PLACA DE TÓRAX CON INFILTRADOS BILATERALES. ¿CUÁL ES EL DIAGNÓSTICO MÁS PROBABLE DE SU PACIENTE? |
1. POLIARTERITIS NODOSA 2. ILUPUS ERITEMATOSO SISTEMICO 3. POLIANGEITIS MICROSCOPICA*** 4. GRANULOMATOSIS CON POLIANGEÍTIS |
|
|
EL CASO CLÍNICO ES TÍPICO: MUJER DE EDAD AVANZADA CON GLOMERULONEFRITIS RÁPIDAMENTE PROGRESIVA,
HEMORRAGIA ALVEOLAR Y PÚRPURA VASCULÍTICA. |
LA POLIARTERITIS NODOSA CORRESPONDE AL GRUPO DE VASCULITIS DE VASO MEDIANO, Y CARACTERÍSTICAMENTE TIENEN
FALLA RENAL POR HIPERTENSIÓN RENOVASCULAR, NO AFECTA PULMÔN NI DESARROLLAN PÚRPURA VASCULÍTICA. EL LUPUS DE INICIO TARDÍO, PODRÍAS CONSIDERARLO CON TODAS ESTAS CARACTERÍSTICAS, SIN EMBARGO LA PRESENTACIÓN A ESTA EDAD NO ES TAN AGRESIVA, GENERALMENTE SON PACIENTES CON ENFERMEDAD RENAL SILENTE Y SÍNTOMAS CONSTITUCIONALES. TIP ENARM: ANCIANA CON GLOMERULONEFRITIS RÁPIDAMENTE PROGRESIVA, HEMORRAGIA ALVEOLAR Y PÚRPURA P Escribe aquí para buscar |
|
|
LA GRANULOMATOSIS CON POLIANGEÍTIS (ANTES LLAMADA GRANULOMATOSIS DE WEGENER)
|
sinusitis crónica + deformidad en silla de montar + granuloma pulmonar
SE PRESENTA A EDADES MÁS TEMPRANAS Y EN HOMBRES, CON MENOR FRECUENCIA DESARROLLAN PÚRPURA VASCULÍTICA; ADEMÁS EL 80-90% DE LOS PACIENTES TIENEN AFECTACIÓN DE LAS VÍAS RESPIRATORIAS ALTAS (SINUSITIS CRÓNICA). |
|
|
PAM
(Poliangeítis Microscópica) |
PENTADA CLÍNICA
1. ADULTO. 2. ARTRALGIAS. 3. PÚRPURA VASCULÍTICA. 4. HEMORRAGIA ALVEOLAR. 5. GLOMERULONEFRITIS (RAPIDAMENTE PROGRESIVA) |