- Barajar
ActivarDesactivar
- Alphabetizar
ActivarDesactivar
- Frente Primero
ActivarDesactivar
- Ambos lados
ActivarDesactivar
- Leer
ActivarDesactivar
Leyendo...
Cómo estudiar sus tarjetas
Teclas de Derecha/Izquierda: Navegar entre tarjetas.tecla derechatecla izquierda
Teclas Arriba/Abajo: Colvea la carta entre frente y dorso.tecla abajotecla arriba
Tecla H: Muestra pista (3er lado).tecla h
Tecla N: Lea el texto en voz.tecla n
![]()
Boton play
![]()
Boton play
![]()
23 Cartas en este set
- Frente
- Atrás
|
¿Cuáles son los trastornos mentales más frecuentemente asociados en los niños y adolescentes con TOC?
|
*Trastorno del estado de ánimo (13-70%)
*Trastorno de ansiedad (13-70%) *Trastorno de conducta disruptiva (3-57%) *Trastorno de tic / síndrome de Tourette (13-26%) *Trastornos del habla / desarrollo (13-27%) *Enuresis (7-37%) *Trastorno generalizado del desarrollo (3-7%) Nota: Más de la mitad de los pacientes pediátricos con TOC (63-97%) tienen al menos un trastorno psiquiátrico comórbido. |
|
¿Cuál es la etiología del TOC en pacientes pediátricos?
|
Se desconoce la etiología del trastorno obsesivo compulsivo (TOC); sin embargo, la investigación sugiere que múltiples factores de riesgo genéticos conducen a cambios en la función celular o alteración de la señalización de neurotransmisores. Estos cambios moleculares y celulares perturban el circuito fronto-estriatal-talámico (FSTC), lo que resulta en TOC. S cree que también contribuyen a la fisiopatología del TOC otros circuitos cerebrales (p. ej., redes fronto-límbicas, fronto-parietales y cerebelosas).
Nota: Se cree que la respuesta inmune a infecciones por estreptococo beta-hemolítico del grupo A produce inflamación de los ganglios basales y los síntomas de TOC (trastorno neuropsiquiátrico autoinmune pediátrico asociado con estreptococos del grupo A (PANDAS)). Nota 2: Los períodos premenstrual y posparto pueden provocar una nueva aparición o exacerbación del TOC, lo que sugiere que las fluctuaciones hormonales pueden desempeñar un papel etiológico. Nota 3: Se ha informado sobre la aparición aguda de TOC en adultos después de la exposición a eventos traumáticos, lo que sugiere que el estrés puede desempeñar un papel en la precipitación del trastorno. Nota 4: Múltiples informes de casos describen un TOC de nueva aparición después de lesiones neurológicas (p. Ej., Accidente cerebrovascular isquémico, lesión cerebral traumática) que afectan los circuitos FSTC. |
|
¿Cuál es el circuito cerebral que se ha encontrado afectado en pacientes con TOC?
|
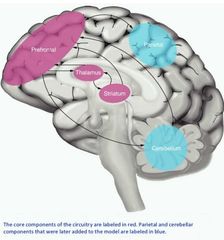
El circuito fronto-estriatal-talámico.
|
|
¿Qué papel juega el estrés psicológico en el desenlace de TOC?
|

El aumento del estrés psicológico conduce a la regulación positiva y a la proliferación de monocitos circulantes "inmaduros", que pueden ingresar al cerebro y tienen una capacidad mejorada para liberar citocinas proinflamatorias. Estas propagan la respuesta neuroinflamatoria y también pueden afectar la función cerebral y el metabolismo y la disponibilidad de diferentes neurotransmisores, lo que favorecería la aparición de TOC.
|
|
¿Cuáles sustancias se han identificado alteradas en la neuroquímica del TOC?
|
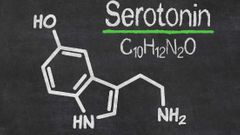
La serotonina y sus metabolitos clave (N-acetil-aspartato, colina, creatina/ fosfocreatina y glutamato) se han relacionado con la neuroquímica del TOC .
|
|
¿Cuál es la definición general del TOC?
|

El trastorno obsesivo compulsivo (TOC) es un trastorno grave, prevalente y con mayor frecuencia crónicamente debilitante que se caracteriza por pensamientos, ideas y comportamientos repetitivos, ritualistas y angustiantes sobre los cuales una persona generalmente tiene muy poco o ningún control.
|
|
¿Cuáles son las manifestaciones clínicas del TOC?
|

Los síntomas característicos del trastorno obsesivo compulsivo (TOC) son obsesiones y / o compulsiones, las cuales consumen mucho tiempo, causan angustia clínicamente significativa o deterioran el funcionamiento.
Las obsesiones son pensamientos, imágenes o impulsos repetitivos y persistentes que no son placenteras ni experimentadas como voluntarias. Son intrusivas, no deseadas y causan angustia o ansiedad marcadas en la mayoría de las personas. Una persona que sufre de TOC intenta ignorar, evitar o reprimir las obsesiones, o puede intentar neutralizarlas con otro pensamiento o acción (por ejemplo, realizando una compulsión). Las compulsiones (o rituales) son comportamientos repetitivos (p. Ej., Lavarse, comprobar) o actos mentales (p. Ej., Contar, repetir palabras en silencio) que pueden realizarse en respuesta a una obsesión o de acuerdo con reglas que pueden aplicarse rígidamente. Las compulsiones no están conectadas racionalmente con el evento temido o son claramente excesivas. |
|
¿Cuáles son las principales diferencias de la presentación del TOC entre la población menor de edad y los adultos?
|

*En los adultos, la relación hombre: mujer de TOC es aproximadamente 1: 1, mientras que el TOC pediátrico es más común en hombres que en mujeres.
*Los niños suelen tener una edad de inicio más temprana (7 a 9 años) del TOC que las niñas (11 a 13 años), aunque puede ocurrir antes en ambos sexos. *La detección de obsesiones puede ser más difícil en los niños con TOC en comparación con los adultos con el trastorno. Si bien las compulsiones generalmente se pueden observar, los niños muy pequeños pueden ser incapaces de describir los pensamientos obsesivos verbalmente o describir su objetivo al llevar a cabo una acción compulsiva. *La percepción de lo excesivo o absurdo de los síntomas es característica de los adultos, pero puede ser más difícil de identificar, sobre todo en los niños más pequeños con TOC. *Se deben considerar los ítems de desarrollo al examinar la expresión de obsesiones y compulsiones de un niño. *Los niños con TOC tienen más probabilidades que los adultos con TOC de presentar compulsiones sin síntomas obsesivos obsesivos. *Las obsesiones y compulsiones en los niños tienen más probabilidades de cambiar/evolucionar, así como de altibajos. *Las obsesiones religiosas y sexuales parecen ser más comunes en los adolescentes que en los niños, mientras que el acaparamiento se observa con más frecuencia en los niños preadolescentes que en los adolescentes con TOC. *Las familias de pacientes pediátricos con TOC pueden tener altos niveles de ansiedad. La ansiedad asociada en el niño, los padres y/o hermanos puede servir como un círculo vicioso y exacerbar la condición del niño. *A diferencia del TOC en adultos, el TOC en niños no parece aumentar el riesgo de suicidio. Sin embargo, la depresión suele coexistir con el TOC y su presencia se asocia con un mayor riesgo de suicidio. |
|
¿Cuál es el curso del TOC en el paciente pediátrico?
|

*El TOC que comienza en la infancia a menudo persiste hasta la edad adulta, con frecuencia con un curso fluctuante.
*La edad más temprana de inicio del TOC, el aumento de la duración de la enfermedad y el tratamiento del TOC hospitalario se asociaron con una mayor persistencia del trastorno. *El pronóstico del TOC pediátrico parece ser mejor que el pronóstico del TOC de inicio en el adulto. *El TOC infantil, en ausencia de un tratamiento adecuado, es un trastorno grave e incapacitante con un curso crónico pero fluctuante para la mayoría de los pacientes. *Los síntomas pueden mejorar algo durante meses o incluso años, solo para volver a empeorar antes de volver a un nivel más bajo de gravedad. *El TOC en la infancia puede conducir a un deterioro en el funcionamiento a largo plazo, incluidos problemas con la separación-individualización de los padres y el logro ocupacional en la edad adulta. |
|
¿Cuáles son los puntos claves en la evaluación inicial de los pacientes pediátricos con sospecha de TOC?
|

Al realizar una evaluación psiquiátrica de un posible trastorno obsesivo compulsivo (TOC), se debe preguntar al niño y a sus padres sobre la presencia o ausencia de cada característica del TOC descrita en los criterios de diagnóstico del DSM-5 para el trastorno.
*La evaluación de estos síntomas y comportamientos durante la vida del niño es particularmente importante en el TOC, porque las obsesiones y compulsiones pueden aumentar y disminuir y cambiar durante la maduración del desarrollo del niño. *Todos los pacientes deben someterse a una historia clínica y un examen físico como parte de una evaluación diagnóstica. *El examen neurológico debe evaluar los signos o síntomas que indiquen posibles déficits o lesiones en las regiones cerebrales implicadas en el TOC (p. Ej., Ganglios basales, corteza frontal, tálamo) y descartar otras afecciones médicas/neurológicas como causa. *Es importante consultar sobre infecciones estreptocócicas repetidas, fiebre reumática o corea de Sydenham, especialmente si coinciden con la aparición/exacerbación de los síntomas obsesivos y compulsivos, porque las infecciones por estreptococos beta hemolíticos del grupo A se han asociado con el TOC en algunos niños. *Además del trastorno primario, el niño debe ser examinado para detectar trastornos psiquiátricos concurrentes, particularmente aquellos que ocurren con mayor frecuencia en el TOC. *Se deben revisar los antecedentes familiares del paciente en busca de TOC, dado que los estudios genéticos muestran que los antecedentes familiares positivos se asocian con un riesgo elevado del trastorno en los niños. Nota: Actualmente no existen pruebas genéticas o neuropsicológicas o hallazgos de imágenes cerebrales con utilidad diagnóstica o pronóstica en el TOC. |
|
¿Cuáles son las escalas validadas para evaluar el TOC en pacientes pediátricos?
|
La escala estandarizada mejor estudiada es la escala infantil de obsesiones y compulsiones de Yale-Brown (CY-BOCS). Ésta es una escala calificada por médicos; el médico que administra la escala debe recibir capacitación de un médico de salud mental con experiencia en la evaluación del TOC infantil.
Si bien la CY-BOCS sigue siendo la escala de calificación de los médicos más utilizada, el uso de cuestionarios de detección breves, como el Inventario de obsesiones-compulsioned - Versión para niños, la subescala CBCL-OCS y la Escala revisada de ansiedad y depresión en niños (RCADS), también pueden ser útiles para identificar los síntomas del TOC durante una evaluación inicial. Estas herramientas de detección se pueden administrar de forma rápida y económica y sin necesidad de formación adicional por parte del médico. Nota: Tanto el CBCL-OCS como el RCADS también se ofrecen como versiones de autoinforme de padres y jóvenes, lo que puede ayudar a identificar con mayor precisión los síntomas del TOC internalizantes y externalizantes, que de otro modo podrían informarse de manera inexacta o no notificarse en absoluto. |
|
¿Cuáles son los criterios diagnósticos del DSM-5 para el TOC?
|

El diagnóstico de TOC se basa en los criterios de diagnóstico del DSM-5:
A. Presencia de obsesiones, compulsiones o ambas: *Obsesiones definidas por: 1. Pensamientos, impulsos o imágenes recurrentes y persistentes que se experimentan, en algún momento durante la perturbación, como intrusivos y no deseados, y que en la mayoría de los individuos causan ansiedad o angustia marcada. 2. El individuo intenta ignorar o suprimir tales pensamientos, impulsos o imágenes, o neutralizarlos con algún otro pensamiento o acción (es decir, realizando una compulsión). *Compulsiones definidas por: 1. Comportamientos repetitivos (p. Ej., Lavarse las manos, ordenar, verificar) o actos mentales (p. Ej., Rezar, contar, repetir palabras en silencio) que el individuo se siente impulsado a realizar en respuesta a una obsesión, o de acuerdo con reglas que deben aplicarse rígidamente. 2. Los comportamientos o actos mentales tienen como objetivo prevenir o reducir la ansiedad o angustia o prevenir algún evento o situación temida; sin embargo, estos comportamientos o actos mentales no están conectados de manera realista con lo que están diseñados para neutralizar o prevenir, o son claramente excesivos. Nota: Es posible que los niños pequeños no puedan articular los objetivos de estos comportamientos o actos mentales. B. Las obsesiones o compulsiones consumen mucho tiempo (p. Ej., Toman más de 1 hora por día) o causan angustia o deterioro clínicamente significativo en áreas sociales, ocupacionales u otras áreas importantes del funcionamiento. C. Los síntomas obsesivo-compulsivos no son atribuibles a los efectos fisiológicos de una sustancia (por ejemplo, una droga de abuso, un medicamento) u otra condición médica. D. La alteración no se explica mejor por los síntomas de otro trastorno mental, por ejemplo: *Preocupaciones excesivas, como en el trastorno de ansiedad generalizada. *Preocupación por un defecto en la apariencia, como en el trastorno dismórfico corporal *Dificultad para descartar o desprenderse de las posesiones, como en el desorden de acumulación. *Arrancarse el pelo, como en la tricotilomanía (trastorno de arrancarse el pelo) *Pellizcarse la piel, como en el trastorno de excoriación (pellizcarse la piel) *Estereotipias, como en el trastorno del movimiento estereotipado *Comportamiento alimentario ritualizado, como en los trastornos alimentarios *Preocupación por las sustancias o el juego, como en los trastornos adictivos y relacionados con las sustancias *Preocupación por tener una enfermedad, como en el trastorno de ansiedad por enfermedad *Necesidades o fantasías sexuales, como en los trastornos parafílicos. *Impulsos, como en trastornos disruptivos, de control de impulsos y de conducta. *Reflexiones culpables, como en el trastorno depresivo mayor *Inserción de pensamientos o preocupaciones delirantes, como en el espectro de la esquizofrenia y otros trastornos psicóticos *Patrones repetitivos de comportamiento, como en el trastorno del espectro autista Especificadores: 1. Grado de conocimiento del paciente sobre la enfermedad: *Con perspicacia buena o justa: el individuo reconoce que las creencias sobre el trastorno obsesivo compulsivo son definitivamente o probablemente no son ciertas o que pueden o no ser ciertas. *Con poca percepción: el individuo piensa que las creencias sobre el trastorno obsesivo compulsivo son probablemente ciertas. *Con falta de percepción o creencias delirantes: el individuo está completamente convencido de que las creencias sobre el trastorno obsesivo compulsivo son verdaderas. 2. Presencia o antecedentes de un trastorno de tic. |
|
¿Cuáles son los aspectos más relevantes a tener en cuenta en el diagnóstico diferencial del TOC en pacientes pediátricos?
|

*Desarrollo normal: es imperativo que se descarten los factores de desarrollo normales. Ciertos comportamientos rituales repetitivos pueden observarse en determinadas etapas del desarrollo del niño. Por ejemplo, los niños que se desarrollan normalmente pueden estar fascinados con la simetría o las supersticiones durante períodos de tiempo.
*Psicosis de inicio temprano: aunque la percepción del paciente sobre la naturaleza irreal de sus obsesiones puede distinguir el TOC de los trastornos psicóticos en adultos, esto no es necesariamente cierto en los niños. El fracaso del tratamiento para responder al tratamiento del TOC puede ser indicativo de psicosis. *Trastornos del espectro autista: los comportamientos obsesivos y compulsivos pueden ocurrir como parte de los trastornos del espectro autista. Si bien los pacientes con TOC a menudo experimentan sus síntomas como ego-distónicos, por lo general, las conductas repetitivas y estereotipadas que se observan en los trastornos del espectro autista no resultan excesivas o problemáticas. *Trastorno de tics: algunos tics pueden ser similares a las compulsiones. Un tic motor complejo, como la repetición de acciones un número específico de veces, puede ser indistinguible de las compulsiones. Para diferenciar entre los dos, el médico debe explorar si hay simplemente un impulso o una sensación incómoda que precede al movimiento (como con los tics), o si la acción fue precedida por un pensamiento ansioso específico, sensación de fatalidad o temor de que algo malo pudiera ocurrir lo que desencadena el comportamiento, como con el TOC. |
|
¿Cuál es el porcentaje de pacientes adultos a los que se les diagnóstico TOC durante la niñez y adolescencia?
|
Las investigaciones sugieren que hasta el 50 por ciento de todos los casos de TOC comienzan en la niñez y la adolescencia.
|
|
¿Cuáles son las bases para el manejo del TOC en pacientes pediátricos?
|

Los tratamientos eficaces para el trastorno obsesivo compulsivo (TOC) en niños y adolescentes incluyen la terapia cognitivo-conductual (TCC) y los inhibidores de la recaptación serotoninérgica (SRI).
*Para los casos leves a moderados de TOC pediátrico, el tratamiento de primera línea se hará con TCC. Se puede usar un SRI de primera línea en casos de preferencia del paciente y la familia o si la TCC no estuviera disponible. *Para presentaciones más graves de TOC pediátrico, el tratamiento de primera línea se hará con una combinación de SRI y TCC. El SRI puede ser necesario para disminuir el TOC y los síntomas de ansiedad asociados a un nivel en el que la TCC pueda ser eficaz. Nota: El uso concomitante de TCC puede permitir el uso de una dosis más baja de un SRI de lo que se necesitaría de otra manera, reduciendo potencialmente los efectos secundarios de la medicación. Nota 2: Los tics comórbidos pueden complicar el diagnóstico y el tratamiento ya que pueden diagnosticarse erróneamente como TOC. La TCC sola, o en combinación con SRI, es a menudo el tratamiento de elección para el TOC con tics complejos concurrentes. |
|
¿Cuál es la única psicoterapia que ha tenido validez en el tratamiento del TOC en pacientes pediátricos?
|
La psicoterapia de elección para el trastorno obsesivo compulsivo (TOC) pediátrico es la terapia cognitivo-conductual (TCC).
Ninguna otra psicoterapia para el TOC en la juventud ha recibido un estudio comparable ni ha demostrado una eficacia constante en los ensayos clínicos. |
|
¿En qué consiste la TCC para el tratamiento para el TOC en pacientes pediátricos?
|
Existen 2 tipos de Terapia Cognitivo-Conductual:
1. La TCC presencial: El programa consta de sesiones de 14 horas durante un período de 12 semanas en sesiones con el niño y uno o más miembros de la familia. Estos se complementan con sesiones telefónicas de 10 minutos la mayoría de las semanas. Por lo general, la terapia se proporciona de forma individual, pero la evidencia respalda su uso en grupos y con o sin miembros de la familia participantes. Los efectos clínicos de la TCC pueden disminuir con el tiempo, por lo que se pueden proporcionar sesiones de refuerzo en los meses o años posteriores al tratamiento para prevenir o revertir esta disminución. 2. TCC suministrada por vía internet: Puede ser tan eficaz como la TCC presencial. En la mayoría de los países, los niños y adolescentes con TOC tienen acceso limitado a la TCC proporcionada por un especialista, por lo que el tratamiento suministrado por Internet puede ayudar a la TCC a llegar a más personas al derribar las barreras de accesibilidad. *Componentes: La TCC se puede adaptar a las limitaciones de desarrollo del niño y se ha utilizado con buenos resultados en niños de hasta cinco años de edad. Los padres deben participar críticamente cuando se administra la TCC a pacientes pediátricos con TOC. El programa se entrega en cinco fases de tratamiento: -Psicoeducación -Entrenamiento cognitivo -Mapeo de TOC -Prevención graduada de exposición y respuesta -Capacitación en prevención de recaídas y generalización |
|
¿Cuáles lecturas educativas recomendables para personal de la salud y para pacientes pediátricos con TOC y sus familias?
|
Un libro recomendado para la educación sobre el TOC pediátrico es El niño que no podía dejar de lavarse las manos.
Un manual de tratamiento bien considerado para los médicos que brindan TCC es TOC en niños y adolescentes es el Manual de tratamiento cognitivo-conductual. |
|
¿Cuáles son los medicamentos de elección para el TOC en pacientes pediátricos?
|
Los medicamentos con eficacia demostrada como monoterapia en niños y adolescentes con trastorno obsesivo compulsivo (TOC) incluyen tres inhibidores selectivos de la recaptación de serotonina (ISRS; fluoxetina , fluvoxamina y sertralina ) y un antidepresivo tricíclico serotoninérgico, la clomipramina. Cuando se utilizan medicamentos para el TOC pediátrico, sugerimos uno de los ISRS como elección de medicamentos de primera línea.
Para el TOC pediátrico resistente al tratamiento, el escalonamiento de uso de medicación sería de la siguiente manera, a menos que las circunstancias individuales de un caso específico indiquen lo contrario. 1. ISRS 2. Un segundo ISRS 3. Aumento del inhibidor de la recaptación serotoninérgica (SRI) asociando un antipsicótico atípico 4. Clomipramina 5. Combinación de ISRS y clomipramina Nota: Se podría considerar el uso de paroxetina en un niño con TOC si la depresión no estuviera presente y si hubiera una razón de peso, por ejemplo, para un paciente con un familiar de primer grado que respondió particularmente bien a la paroxetina. |
|
¿Cuáles son los efectos adversos más frecuentes de los ISRS?
|
Efectos secundarios: Los niños y adolescentes suelen tolerar bien los ISRS. Los efectos secundarios suelen depender de la dosis; muchos son pasajeros y se disipan con el tiempo. Los efectos secundarios más comunes incluyen dolor de cabeza, dolor abdominal, náuseas, diarrea, cambios de sueño y nerviosismo o agitación.
Nota: Se ha reportado un aumento en el riesgo de suicidio, manía y depresión en los pacientes tratados con ISRS. |

¿Cuál es la posología de los medicamentos de elección en el TOC en pacientes pediátricos?
|

Notas:
*La mejoría de los síntomas del TOC puede ocurrir más lentamente con fluoxetina que con otros ISRS, por ejemplo, más de ocho semanas con una dosis terapéutica para manifestar un beneficio significativo. *Se deben vigilar de cerca a los niños y adolescentes que reciben tratamiento con antidepresivos para detectar pensamientos/comportamientos suicidas y síntomas de manía. Cuando sea posible, se recomienda ver a los pacientes semanalmente durante el primer mes, o no más de cada dos semanas, y al menos una vez al mes a partir de entonces. Cabe señalar que los pensamientos*/comportamientos suicidas y los síntomas de manía son eventos adversos relativamente raros. Por el contrario, los efectos secundarios sexuales son una causa frecuente de interrupción de los antidepresivos en adolescentes. *Se pueden usar antipsicóticos atípicos para aumentar los ISRS o la clomipramina en pacientes pediátricos con TOC que han respondido de manera insuficiente a los medicamentos de forma individual. *En comparación con las dosis utilizadas para tratar los trastornos psicóticos, se sugieren dosis más bajas de antipsicóticos atípicos al aumentar los SRI en niños y adolescentes con TOC. Una prueba de un mes suele ser suficiente para determinar la eficacia. *Los jóvenes tratados con antipsicóticos atípicos son vulnerables a efectos secundarios metabólicos graves. Los niños, especialmente los preadolescentes, son más sensibles a los efectos secundarios que otros pacientes, en particular al aumento de peso, la diabetes y las anomalías en los carbohidratos. *Pueden ser necesarias mediciones más frecuentes para pacientes individuales (p. Ej., Lípidos y glucosa en un paciente con aumento de peso significativo) o para pacientes que reciben antipsicóticos específicos (p. Ej., Olanzapina , quetiapina y clozapina , donde existe una clara evidencia de un mayor riesgo de insulina resistencia). * |
|
¿Cuál es el único ATC con eficacia demostrada en el tratamiento del TOC en pacientes pediátricos?
|

La cromipramina.
|
|
¿Cuáles son los efectos adversos de la clomipramina?
|
Los efectos secundarios anticolinérgicos de la clomipramina incluyen: sedación, sequedad de boca, estreñimiento, retraso urinario e hipotensión ortostática. La clomipramina puede retrasar la conducción cardíaca y, al igual que otros ATC, puede estar asociada con la rara ocurrencia de muerte cardíaca súbita en la juventud.
Nota: Antes de tomar clomipramina, los niños/adolescentes deben ser examinados para detectar enfermedades cardiovasculares y debe obtenerse un electrocardiograma. También se debe obtener una consulta de un cardiólogo o médico de atención primaria antes de comenzar con el medicamento si hay antecedentes de enfermedad cardíaca, presión arterial o anomalías en el pulso, o hallazgos adversos en el electrocardiograma. Igualmente debe obtenerse un electrocardiograma de seguimiento junto con la presión arterial y el pulso en los pacientes que comienzan con el medicamento, una vez que hayan alcanzado una dosis terapéutica estable y después de cada aumento posterior de la dosis. Nota 2: Cuando se usa clomipramina , los pacientes deben evitar la toronja y el jugo de toronja, que pueden elevar la concentración plasmática media de clomipramina. Nota 3: Se debe tener precaución al agregar un ISRS a la clomipramina , ya que existe la posibilidad de síndrome serotoninérgico, caracterizado por cambios en el estado mental (p. Ej., Agitación, alucinaciones, delirio y coma), inestabilidad autonómica (p. Ej., Taquicardia, presión arterial lábil, mareos , diaforesis, rubor, hipertermia), cambios neuromusculares (p. ej., temblor, rigidez, mioclonías, hiperreflexia, falta de coordinación), convulsiones y / o síntomas gastrointestinales (p. ej., náuseas, vómitos, diarrea). |