- Barajar
ActivarDesactivar
- Alphabetizar
ActivarDesactivar
- Frente Primero
ActivarDesactivar
- Ambos lados
ActivarDesactivar
- Leer
ActivarDesactivar
Leyendo...
Cómo estudiar sus tarjetas
Teclas de Derecha/Izquierda: Navegar entre tarjetas.tecla derechatecla izquierda
Teclas Arriba/Abajo: Colvea la carta entre frente y dorso.tecla abajotecla arriba
Tecla H: Muestra pista (3er lado).tecla h
Tecla N: Lea el texto en voz.tecla n
![]()
Boton play
![]()
Boton play
![]()
225 Cartas en este set
- Frente
- Atrás
- 3er lado (pista)
|
estrabismo
|
Perdida del paralelismo de los ojos.
Desviación de la línea visual normal de uno de los ojos, o de los dos, de forma que los ejes visuales no tienen la misma dirección. |
|
|
estrabismo
|
|
|
|
Etiología de estrabismo
|
* Alt en los núcleos centrales del cerebro, disfunción (ovarios de los nervios periféricos)
* Alt de los músculos rectos oblicuos |
|
|
ambliopía
|
esta se desarrolla durante el estrabismo ya que la capacidad del procesamiento de la imagen del ojo suprimido NO se desarrolla adecuadamente
|
dada XK los ojos no son estimulados simultáneamente con imágenes de la misma claridad. 1 se desarrolla normal
|
|
ambliopía
|
puede corregirse hasta los 7-8 años de edad. posterior a esto es muy poco probable que el ojo desarrolle una visión normal.
en su mayoría afecta la visión central |
|
|
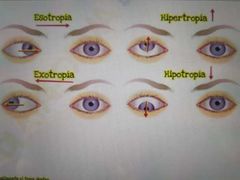
esotropia
|
* Desviación interna de uno o ambos ojos
* Evidente hasta los 3-4 meses |
|
|
tx del estrabismo ( esotropia y exotropia)
|
* gafas (usando las correcciones apropiadas los errores de refracción.
con lo cuál el ojo desarrolla una visión normal |
|
|
niños <24 meses o adultos con estrabismo causado por algún trauma de reciente inicio. Cuál es el Tx
|
toxina botulinica tipo A
|
|
|
cuando estos tx no son posibles se puede realizar una cx
|
Cx de los músculos oculares
|
|
|
estrabismo. para permitir que el 2 ojo desarrolle su potencial completo como se corrige la AMBLOPIA.
|
ocluyendo el ojo más potente con un parche o mediante la midriasis con atropina.
|
el éxito es descuerdo al apego del tx
|
|
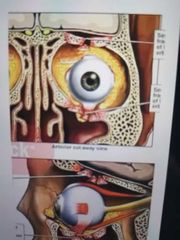
órbita
|
formada por 7 huesos
función protege el globo ocular y sus estructuras. |
|
|
patologías relacionadas a la órbita . por el tamaño
|
50% origen tiroideo.
- Exoftalmos - Orbitopatia de Graves 20 % tumores o quistes ( primarios ( origen orbitrario). Secundarios. ( estructuras adyacentes) metastasicos ) |
|
|
ambliopía
|
reducción de la agudeza visual, sin causa orgánica y generalmente unilateral.
enviando una ima borrosa al cerebro |
sinónimos ojo perezoso u ojo vago
|
uveítis
|
enf clínicas con inflamación del tracto uveal.
|
|
|
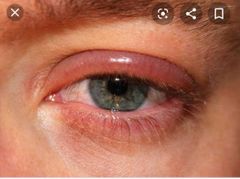
blefaritis
|
|
inflamación de la zona palpebral
|
|
Dacriocistitis
|
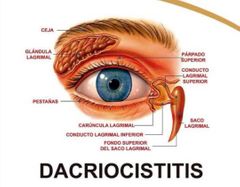
|
inflamación y distensión del drenaje lagrimal que causa epifora
|
|
epifora
|
acumulación de lágrimas en el ojo por obstruccion del drenaje linfático
|
|
|
Es la desviación ocular más común en la infancia
|
estrabismo concomitante convergente en pediátricos .
( produce un daño importante en la visión binocular ( estereopsis). con altas probabilidades de producir ambiopia |
|
|
estrabismo concomitante convergente en pediátricos
|
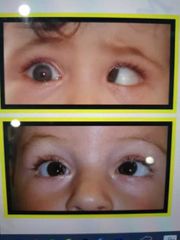
|
todos los casos deben referirse al segundo nivel. Pronóstico correctivo malo en px >6 años
|
|
cuál es factor de riesgo para desarrollar estrabismo concomitante convergente
|
Hereditaria (autosómica dominante )
* formas no Fam. prematuridad, peso neonatal bajo, calificaciom baja en la escala apgar, hipermetropia alta, anomalías craneofaciales o uso perinatal de tabaco o tóxicos por la madre |
|
|
carácteristicas clínicas del estrabismo concomitante convergente. Esta forma de estrabismo se presenta.
|
* Desviación medial constante e intensa (30-45 dioptrias de la edad de 3 meses
* post puede acompañarse por ambliopia establecida, * Retinoblastoma o tumores.craneales de la fosa posterior. |
|
|
estrabismo paralítico
|
dado por una lesión en la motoneurona o incapacidad contractual muscular
|
|
|
cómo se clasifica el estrabismo paralitico
|
* Neurogénico (supranuclear, nuclear e infranuclear)
* Miogenico, con una disfunción parcial (Paresia) o total (parálisis) de los nervios craneales lII, IV y VI o la musculatura inervada pur ellos. |
|
|
factores de riesgo para estrabismo paralitico
|
DM, HAS, trauma craneal, infecciones, enfermedades desmielinizantes (esclerosis múltiple). adenoma hipofisiario, malformaciones vasculares, migraña, procesos granulomatosos, vasculitis y arteritis de la temporal
|
|
|
dx de estrabismo paralitico
|
* HC (antecedentes oftalmólogicos)
* Exploración estrabologica ( para establecer lesión a nervios). * agudeza visual * Otros: TAC, resonancia etc |
|
|
tratamiento de estrabismo paralitico
|
* Ante desviaciones de menos de 12 dioptrias iniciar Tx con la
colocación de prismas y no considerar cirugía: * Tambien pueden emplearse parches oculares y ejercicios ortopticos. * Tratamiento Qx ( puede requerirse más de 1 cx) |
|
|
identificación de daño de nervios craneales específicos en el estrabismo paralitico
|
* Nervio lII: Desviación ocular hacia fuera. Ojo afectado en exotropia e hipotropia, con una limitación mayor o menor en la aducción, elevación, depresión y exciclotorsion
|
motor ocular común
|
|
daño a nervios craneales específicos en el estrabismo paralitico
|
* Nervio IV: Desviación ocular hacia arriba. Hipertropia del ojo paretico o hipotropia del ojo sano (dependiendo de cual sea el ojo fijador) que aumentan en la aducción y depresión del ojo paretico
* Nervio VI: Desviación ocular hacia adentro. posición primaria de la mirada en endotropia |
4 patético troclear
|
|
función muscular se los pares craneales
|
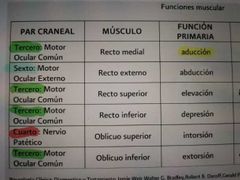
|
|
|
dx diferencial entre estrabismo paralitico y no paralitico
|
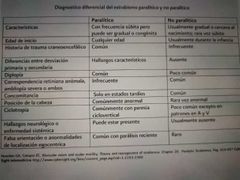
|
|
|
datos clínicos para sospechar de estrabismo por mononeuropatia
|

|
|
|
alteraciones de los nervios craneales
|
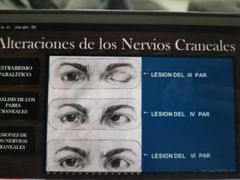
|
|
|
cuál es el nervio que inerva el músculo superior del parpado
|
3 par craneal
|
|
|
bleflaritis.
|
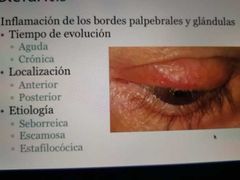
puede ser inflamatoria, contaminantes
|
usualmente bilateral y simetrica
|
|
bleflaritis anterior.
(parte externa del parpado e implantación de las pestañas) |
12%
Afecta a las glándulas de - Moll y Zeiss * Escamosa La piel del borde de los párpados se descama a modo de "caspa" formando collaretes alrededor de la base de las pestañas. * Seborreica - La secreción de las glándulas de grasa del borde de los párpados está aumentada, por lo que se forma una gran cantidad de grasa en la lágrima. |
puede ser seborreica o Estafilocócica
|
|
bleflaritis posterior (disfunción de las glándulas de meibomio).
|
• 24%
Afecta a las glándulas de Meibomio Se asocia a: Acné rosácea Blefaritis anterior eccematosa, Queratitis estafilocócica * Bordes libres engrosados y eritematosos * Telangiectasias, glandulas tumefactas * Espuma |
puede haber chalazion
|
|
tx para la bleflaritis medidas generales
|
• Aseo de párpados, compresas calientes
|
si es crónica doxiciclina oral
|
|
Blefaritis por demodex cuando son recurrentes. pensar en otros agentes
|
• Demodex foliculorum alojado en f. pilosos. • Asociado a perros y alfombras Tx: Aseo párpados durante 1 mes Pil 1% durante 1 mes |
|
|
bleflaritis etiología
|

|
|
|
factores predisponentes blefaritis
|
* uso de medicamentos
* Cx previa * Enf dermatologicas (herpes, rosácea) |
|
|
cuadro clínico
|
* Eritema
* Prurito * Costras (seborreica) * Irritación * Pérdida de pestañas *Fotofobia |
|
|
sx de bleflaritis
|
* Cuadro clínico
* Agudeza visual * Reducción del tiempo de ruptura lagrimal * Biopsia (descartar cáncer) |
|
|
otros tx en bleflaritis
|

*ant. Tobramicina y dexa
* post hipro/alcohol/ dexa |
|
|
condición médica asociada más frecuentemente a blefaritis
|
rosácea
|
|
|
blefaritis infecciosa es causada por
|
estaficocus aureus
|
|
|
dx de bleflaritis
|
habiendo diferenciado de orzuelo y chalazion, conjuntivitis.
biopsia palpebral ante sospecha de CA |
|
|
tx sistémico de blefaritis
|
* Azitromicina
* Tetraciclina * Metronidazol |
|
|
tx topico de bleflaritis
|
* Tobramicina.
* Prednisolona * Acetilcilcisteina. * Ciclosporina A. * Hipromelosa 0.5% |
|
|
bleflaritis anterior
|
Estafilocócica
seborreica |
|
|
bleflaritis anterior
|
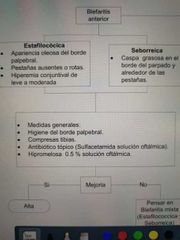
|
si apresar del primer tx no hay mejoria. tx Antisicoticos topico + metronidazol
|
|
bleflaritis posterior
|

|
|
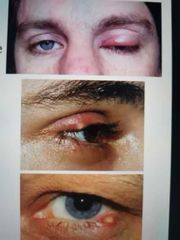
orzuelo externo
|
• Infección bacteriana aguda de
las glándulas sebáceas palpebrales • Más frecuente a partir de las glándulas de Meibomio (orzuelo interno) • Zeiss / Moll (orzuelo externo) Staphylococcus aureus |
|
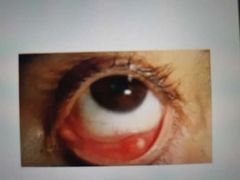
orzuelo interno
|
* Absceso de 1 o mas glándulas de meibomio
* Etiología: Staph aureus • Staph epidermidis * Glándula se tapa, no drena y se infecta "Drena hacia la piel o conjuntiva tarsal • Tumoración palpebral rojiza, tumefacta, caliente, dolorosa |
|
|
tx de Orzuelo
|
• Compresas calientes y masajes 10min 4 veces/ día
• Antibiótico tópico + Esteroide - Tobramicina / Eritromicina / Ciprofloxacino / Dexametasona - Drenaje Múltiples o recurrentes: antibiotico vi un a oral Doxiciclina, Minociclina, Eritromicina |
|
|
chalazion
|
Obstrucción e inflamación de la glándula de Meibomio con fuga de sebo hacia los tejidos contiguos y formación de granuloma
• No inflamación • No dolor Lesión quística con paredes gruesas • A la palpación: bien delimitada, "dura" • Puede contener grasa o secreción purulenta |
|
|
chalazion Natalia
|
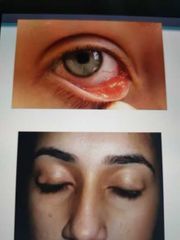
|
|
|
tx chalazion
|
* incisión
* corticoides * antibiótico sistémico |
triamcinolona (inyectada)
|
|
ectoprion
|
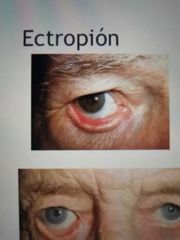
|
|
|
entropion
|
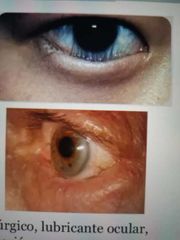
|
triquiasis (pestañas hacia adentro)
|
|
lágrima principal
|
inervado por VII NC
|
|
|
dacriocistitis
|
* Lagrimal principal
* Lagrimales accesorias - Krause (fondo de saco) y Wolfring (tarso superior) |
|
|
Dacriocistitis. infección del saco lagrimal
|
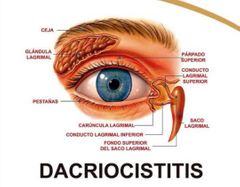
|
aguda / cronica. adulto/RN
|
|
agente causal más común de dacriocistitis por edad
|
Streptococcus pneumoniae - niño
• Staphylococcus aureus - adulto • Pseudomonas (imunoco.prometidos) •H. influenzae |
|
|
por qué está dada la dacriocistitis
|
• Imperforación de conducto
nasolacrimal (Válvula Hasner) * Epífora * Tumefacción * Enrojecimiento * Supuración |
|
|
manejo inicial de dacriocistitis
|
* 90% resuelve antes de 1 año
*10% requerirá tratamiento invasivo • Masajes • Compresas tibias • Antibiótico tópico trobramicina • Analgésico / Desinflamatorio SONDEO DE VIA LAGRIMAL • 2a línea de tratamiento Solo en ausencia de inflamación /infecciónactiva Si falla se realiza tratamiento quirúrgico |
trobramicina ciprofloxacino, (no tan seguro en niños)
|
|
epifora
|
lagrimeo continuo
|
|
|
carácteristicas de epifora en adultos
|
Mas fecuente en: - Mujeres > 50 años • Dolor, tumefacción, enrojecimiento, epífora Dolor palpación saco • Salida de secreción por punto lagrimal, Quiste o fístula Fiebre ocasional Aguda supurada |
|
|
tx de dacriocistitis en niños
|
Masaje de Crigler c/6-12h
Canto interno * Movimientos descendentes * Sondaje a partir de los 13 meses * Dacriointubación si falla lo anterior |
|
|
causas de dacriocistitis adquirida
|
• Menos frecuente
- Enfermedad sinusal crónica - Trauma -Neoplasias - Involutiva - Enfermedades granulomatosas * Epífora, secreción, costras, conjuntivitis recurrente. |
|
|
manejo de la dacriocistitis
|
Antibióticos – corticoides tópicos (prednisona/ dexametasona)
- Tratar cualquier inflamación • Dacriointubación cerrada Obstrucción parcial • Dacriocistorrinostomía Obstrucción total |
|
|
tx de dacriocistitis en adultos
|
Compresas calientes cada 8 horas
• Antibióticos sistémicos - Amoxicilina/Ac.clavulánico - TMP – SMX • Antibiotico tópico si existe conjuntivitis Aspiración percutánea del saco Incisión y drenaje**** |
|
|
TRATAMIENTO DEFINITIVO en dacriocistitis en adultos
|
Dacriocistorrinostomía |
|
|
dacrioestenosis congénita
|
• Estrechamiento del conducto nasolagrimal
• Síntoma principal EPÍFORA ( glaucoma congénito tam causa epifora) Secreción,costras • No hay inflamación Válvula de Hasner imperforada (resuelve 1-2 meses la mayoría) Puede complicarse con dacriocititis aguda |
|
|
manejo de dacrioestenosis congénita
|
Masaje de Crigler c/6-12h
-Canto interno -Movimientos - descendentes * Sondaje a partir de los 13 meses * Dacriointubación si falla lo anterior |
|
|
tipos de afecciones en la vía lagrimal
|
* Dacriocistitis
* Dacrioestenosis congénita * dacrioestenosis adquirida |
|
|
dacrioestenosis adquirida
|
• Menos frecuente
• Causas - Enfermedad sinusal crónica - Trauma Neoplasias - Involutiva Enfermedades granulomatosas • Epífora, secreción, costras, conjuntivitis recurrente |
|
|
manejo de dacrioestenosis adquirida
|
Antibióticos – corticoides tópicos ( prednisona/dexametasona)
Tratar cualquier inflamación * Dacriointubación cerrada Obstrucción parcial * Dacriocistorrinostomía Obstrucción total |
|
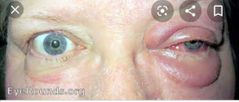
CELULITIS
( orbitraria, celulitis, preseptal |
* Inflamación aguda de los tejidos orbitarios
* Etiología infecciosa (principalmente por una sinusitis) * Orígen Senos paranasales (etmoidal) |
|
|
celulitis (etiologia)
|
Infecciones / heridas piel periocular
Gérmenes * Staph aureus * S. pneumoniae * H. influenzae |
|
|
en la celulitis cuál es el seno que mayormente está afectada
|
seno etmoidal
|
|
|
cómo se clasifica la celulitis
|
* Orbitraria (después del séptimo)
* Preceptal |
|
|
Celulitis Preseptal
|
* Solo afecta al tejido palpebral No involucra al contenido orbitario *Edema, hiperemia, dolor Sin compromiso ocular Visión normal, movimiento conservados con dolor Movimientos oculares normales |
|
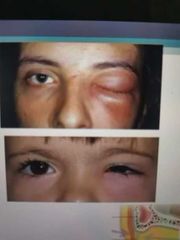
tx de la celulitis preseptal
|
* Amoxicilina/Ac. Clavulanico
* TMP -SMX * Considerar tratamiento IV en niños Antibiotico tópico si existe conjuntivitis |
Vigilancia estrecha riesgo de complicación
|
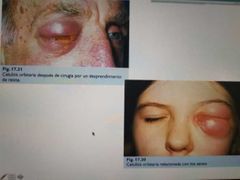
Celulitis Orbitaria
|
*Infección que se extiende por detrás del tabique orbitario, puede estar asociada a celulitis preseptal
*Origen mas frecuente: Sinusitis **etmoidal** - Dacriocistitis, caries, trauma |
|
|
celulitis Orbitraria
Agente: causal más común. |
S. pneumoniae S. aureus
*Causa mas frecuente de exoftalmos unilateral en la infancia |
|
|
clínica de celulitis Orbitraria
|
• Edema palpebral **doloroso** hiperemia conjuntival, quemosis, **limitạción a los movimientos očulares**
** pude tener baja visual** -Fiebre, cefalea |
|
|
Celulitis orbitaria Progresiva
Complicaciones: |
* Trombosis del seno cavernoso Extensión posterior a través del vértice orbitario |
|
|
Dx de celulitis Orbitraria
|
Solicitar TC orbitaria y senos paranasales, contrastada secciones 3mmo menor
|
|
|
tx de la celulitis Orbitraria
|
• Hospitalización
• Tratamiento antibiótico IV hasta que el paciente se encuentre apirético por 4 días: * Niños: Ceftriaxona IV + Vancomicina IV * Adultos: Ceftriaxona IV + Vancomicina IV . ó Ampicilina/Sulbactam 3g IV c/6h |
-vigilancia estrecha
|
|
datos diferenciales de celulitis preceptal y Orbitraria
|

|
|
|
trombosis del seno cavernoso
|
Complicación severa de infecciones orbitarias y otras regionales, dientes (oido, senos paranasales, piel cara)
*Cuadro clínico Instauración súbita Exoftalmos rápido axial, con frecuencia bilateral * Edema palpebral * Quemosis conjuntival - Parálisis ocular parcial o total III IV VI NC * Dolor ocular y regional por afección del trigemino * Fiebre, Taquicardia, cambios en el estado de alerta |
* Manejo multidisciplinario/Tratamiento antibiótico inmediato
|
|
cuántos músculos oculares tenemos
|
7
|
|
|
mencione los músculos
|

|
|
|
inervación ocular
|

|
|
|
función de los músculos
|

|
|
fractura del piso orbitrario
|
* Mecanismo: Blow out – estallamiengto (+ frecuente) * la pared que más se fractura es el piso. * Riesgo de herniación de contenido orbitario |
|
trauma ocular Fx orbita
|
* Enoftalmos ( los globos oculares queden a la misma altura, si no dx)
* Limitación supraducción (xk se atrapa el músculo recto inferior). * Diplopia * Crepitación (palpación suave) * Tx quirúrgico pocas veces inmediato (esperar a que se desinflamar) |
|
|
trauma ocular abierto (URGENCIA)
|
* Afecta la integridad de la pared del ojo (esclerótica o córnea)
- tipos de mecanismo de fractura: * Penetrante (entrada) * Perforante (entrada y salida) * Referencia inmediata /evitar maniobras |
|
|
clasificación por zonas del trauma ocular abierto
|

|
|
|
zonas del trauma ocular
|
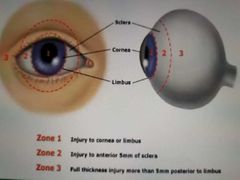
|
zona 3 retinologo
|
|
causas de trauma ocular abierto
|
|
|
|
trauma ocular abierto
|

|
cámara ant. espacio entre la córnea y el iris
|
|
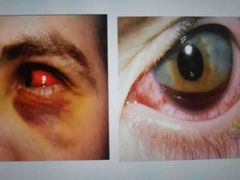
signos de ruptura del globo ocular
|
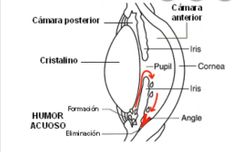
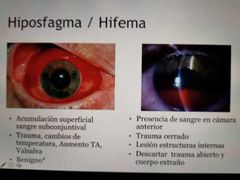
cámara anterior estrecha. hipema (cuando hay sangre en esta cámara)
|
|
|
hepema. ruptura. estallamiento ocular
|
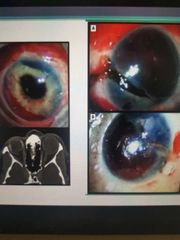
|
ruptura. siempre pedir TAC
|
|
hipema / hipospasma
|
|
|
|
TRATAMIENTO del trauma ocular abierto
|
* Proteger el ojo (cono / concha rigida) -Ayuno * Reposo – evitar Valsalva • Antibióticos sistémicos: - Moxifloxacino IV *** levo + cefalosporina • Analgésicos Aniteméticos Toxoide tetánico |
tx definitivo Qx
|
|
conjuntiva
|
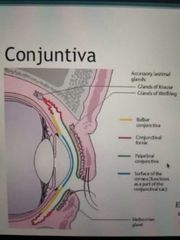
|
|
|
conjuntiva
|
Membrana mucosa con funciones:
Recubrimiento / Secreción * Partes: -Palpebral +Bulbar -Fórnix (fondos de saco) En la zona del canto interno existe dos formaciones en la conjuntiva, carúncula y el pliegue semilunar |
|
|
conjuntiva
|
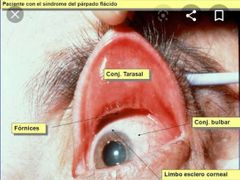
|
|
|
conjuntivitis
|

|
|
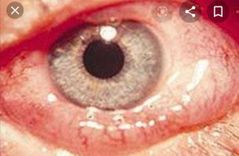
quemosis
|
Edema conjuntival que resulta de la trasudación de los capilares conjuntivales fenestrados.
|
|
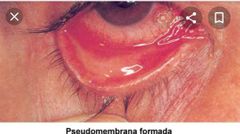
membrana/pseudomembranosa
|
* Exudado fibrinoide mezclado con
polimorfonucleares que se puede coagular en la superficie del epitelio conjuntival. *Membrana: su ablación induce sangrado (viral) (adenovirus) *pseudomembrana: Cuando se retira sin sangrado. |
etiologia dela membrana pase Streptococcus, Klebsiella, Chlamydia o adenovirus
|
|
conjuntivitis signos
|
* Hiperemia conjuntival más marcada en fondos de saco
* Secreción * Reacción inflamatoria: papilas, folí*****, quemosis |
|
|
síntomas de conjuntivitis
|
* Ardor
* Prurito. * Sesación de cuerpo extraño • AUSENCIA DE DOLOR / SIN CAMBIOS EN VISION |
|
|
claves en conjuntivitis
|
* Purulenta - bacteriana
* Serosa, acuosa – vírica / * Mucosa - alérgica * Folí***** – vírica y Chlamydia * Papilas – alérgica y Chlamydia Claves en niños • Adenopatías - vírica • Prurito - alérgico |
|
|
conjuntivitis viral
|
la más frecuente en ADENOVIRUS
* Queratoconjuntivitis epidémica: 8,19,37 * Fiebre faringoconjuntival 3,4,5.7 * Conjuntivitis folicular inespecífica 1-11, 19 |
|
|
conjuntivitis viral
|
Adenovirus
* Inicia unilateral, puede afectar ojo contralateral * Paciente puede tener antecedente IVRS (infección respiratoria) |
|
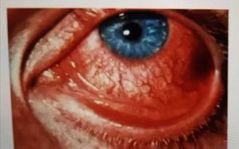
clínica de la conjuntivitis viral
|
* Ojo muy rojo - foliculos > papilas
* Quemosis * Lagrimeo - secreción acuosa * Dolor o ardor *Puede amanecer ojo "pegado" * Membranas / Pseudomembranas * Párpados edematosos o violaceos Adenomegalias submaxilares, pre o retroauriculares |
tx AINE a menos que esté sobreinfectada
|
|
Conjuntivitis viral
|
• Autolimita
- Medidas higienicas - Tratamiento lubricantes y en ocasiones AINES tópicos |
|
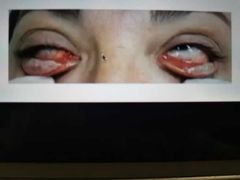
conjuntivitis viral - Membranas
|
Retiro manual |
|
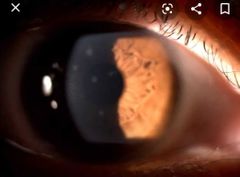
complicación de conjuntivitis
|
Infiltrados numulares corneales
• Tx Esteroides tópicos |
la conjuntivitis no puede disminuir la visión pero los INFILTRADoS si
|
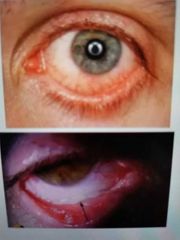
Conjuntivitis bacteriana
|
AGUDA (<4 semanas) * Menos frecuente que viral * Inicia bilateral * Ojo rojo (hiperemia predomina lejos de la córnea) * * Secreción mucopurulenta espesa (amarilla o verde) Ligero edema párpados |
|
|
conjuntivitis bacteriana etiología por edad
|
S. aureus- adultos
S.pneumoniae - niños |
|
|
conjuntivitis bacteriana crónica
|
* (> 4 semanas)
* Ligera-moderada hiperemia conjuntival * Escamas en base de pestañas |
|
|
conjuntivitis bacteriana etiología
|
* S. aureuS
* S. epidermidis * Estreptococo pneumoniae * Haemophilus influenzae |
|
|
conjuntivitis bacteriana
|
* Aminoglucósidos (Tobramicina)
* Quinolonas (Ciprofloxacino) * Sulfas (Sulfaetamida) |
|
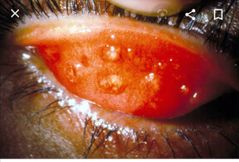
conjuntivitis bacteriana. chamydia trachomatis (Tracoma)
|
Bacteria Gram – intracelular obligada
Serotipos A-C=Tracoma Serotipos D-K = Conjuntivitis de inclusión %3D - Contaminación de conjuntiva con secreciones genitales que contienen C.trachomatis |
|
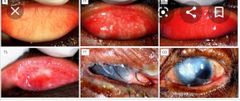
clínica de la conjuntivitis bacteriana por chlamydia trachomatis
|
* Cualquier edad
* Ardor, fotofobia, hiperemia conjuntival * Conjuntivitis purulenta** * Folí***** superiores en un inicio** posteriormente papilas** |
|
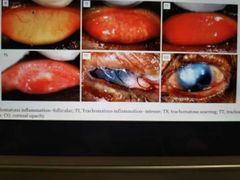
tracoma C. trachomatis A B C
|
Conjuntivitis infecciosa severa, causa de ceguera irreversible a nivel mundial.
|
|
|
trátamiento de conjuntivitis por C trachomatis
|
* Tetraciclina oral y tópica,
* Eritromicina (macrolido) VO/ tópica * Azitromicina (macrolido) niños y adultos DU * Tetraciclina ungüento 1% |
Azitromicina bact Gram + y -
|
|
Conjuntivitis etiología inmune
|
* Alérgica
* Tóxica * Papilargigante |
|
|
tipos de conjuntivitis alérgica
|
* Estacional/ perenne
* Atópica * Vernal |
|
|
conjuntivitis alergia de tipo estacional o perenne
|
* 50% de las conjuntivitis alérgicas
* Cualquier edad * Polen / Primaveral. Pelo animales, ácaros/ Perenne |
|
|
conjuntivitis alérgica atopica
|
• 3% Rara, adultos
Atopia: asma, rinitis, dermatitis |
|
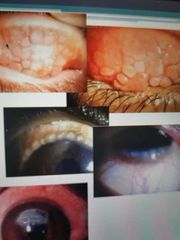
conjuntivitis alergia de tipo Vernal
|
* <1% Muy rara, niños, más frecuente hombres
* Estacional (meses cálidos) * Prurito intenso, filamentos, papilas gigantes, * puntos Horner Trantas, úlcera en escudo |
|
|
conjuntivitis alérgica de tipo vernal
|
* Papilas gigantes
* Puntos Horner * Trantas - Acumulación de eosinófilos en el limbo * Ulcera en escudo 50% |
|
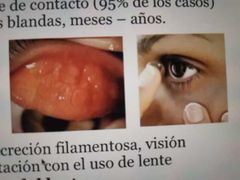
conjuntivitis papilar gigante.
|
• En usuarios de lente de contacto (95% de los casos)
másfrecuente lentes blandas, meses– años. • Secundaria a: - Protesis oculares - Cuerpo extraño - Suturas expuestas |
|
|
clínica de la conjuntivitis papilas gigantes
|
* prurito, secreción filamentosa, visión borrosa, dolor/irritación con el uso de lente
• Tx. Tópico + Retiro del lente |
|
|
conjuntivitis Tóxica
Reacción folicular medicamentos |
antiglaucomatosos
• Medicamentos tópicos: Neomicina • Mióticos (Pilocarpina) Antiglaucomatosos (Brimonidina)*** Timerosal (conservadot de líquido de lentes) INDISPENSABLE ELIMINAR LA EXPOSICION |
|
|
tx antihistamínicos para conjuntivitis alérgica
|
Eliminar el alérgeno o reducir la exposición
Тopіcos - Antihistaminicos (Ketotifeno) Estabilizadores de mastocitos (Cromoglicato de sodio) • Olopatadina"", Alcaftadina,*" Epinastina, Azelastina = Corticoesteroides • Fluorometolona, Loteprednol - Lubricantes. - AINES Ketorolaco** trometamina Antihistaminicos orales* |
ketorolaco único AINE que funciona como antihistaminico. tx para conjuntivitis alérgica
|
|
diferencias entre conjuntivitis
|
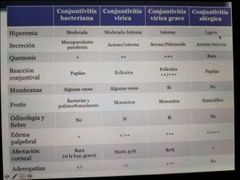
|
|
|
conjuntivitis neonatal (RN 0-1 mes)
|
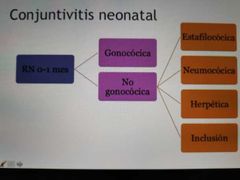
|
|
|
conjuntivitis gonococica
|
* N. gonorrhoeae Menor de 1% • Más severa • Hiperaguda * 2-4 días de nacido Cuadro Secreción purulenta abundante • Quemosis • Reacción papilar * Adenopatía preauricular • Tumefacción palpebral Puede afectar la córnea - riesgo de queratitis - perforación corneal Tx Ceftriaxona. |
|
|
Conjuntivitis estafilocócica/
neumocócica |
*3-10 días
* Secreción purulenta • Reacción ulcerosa • Membranas – estafilococo • Tx: Antibiotico tópico amplio espectro Quinolonas (Moxifloxacino) Sulfas Aminoglucósidos |
|
|
Conjuntivitis herpética
|
70% Virus herpes simple tipo II • Erupciones vesiculares en piel de párpado, puede haber úlcera corneal o no. • Tx. Aciclovir tópico |
|
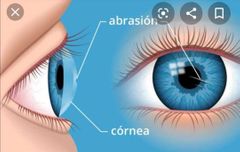
córnea
|
• Epitelio: 5-6 capas células estratificadas
Bowman- lámina elástica • 90% del espesor cólageno, queratocitos Descemet – lámina elástica • DUA Endotelio – MONOCAPA células hexagonales |
|
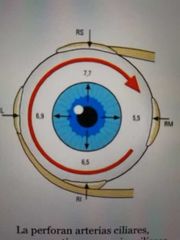
esclera
|
* Inicia en el limbo y tiene una abertura posterior para el n.
óptico " Grosor de o.4mm a 0.5mm en el ecuador. Más delgada justo detrás de la inserción de los MEO's (0.3 mm) Más gruesa alrededor del n. óptico (1 mm). |
sirve para la inserción de los músculos
|
|
lesiones extraoculares o intraoculares
|
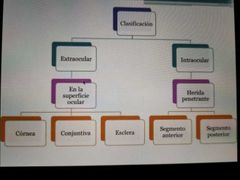
|
|
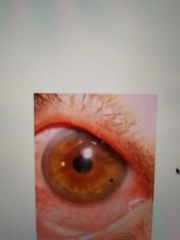
Cuerpo extraño extraocular
|
Generalmente comparten cuadro clínico: Síntomas: Sensación de cuerpo extraño, Fotofobia, Dolor Signos: Hiperemia, Blefaroespasmo, Lagrimeo |
|
|
cuerpo extraño
|
|
la cornea despepitelizada
|
|
cuerpo extraño en córnea manejo.
no parcharlo |
* Exploración lámpara de hendidura
+ Si no puede determinar profundidad solicitar estudios cơmplementarios * Extracción del cuerpo extraño con aguja estéril calibre 26 previo anestésico tópico (tetracaina) Lubricante y antibiótico tópico *solo parchar En caso de abrasión. * parche con Contraindicación en caso de herida con vegetal o material orgánico. |
|
|
Cuerpo extraño intraocular
|
• En algunos casos el único indicio de CEIO es el antecedente de traumatismo • Actividades de alto riesgo: picar, martillear,cavar o cualquier choque de instrumentos demetal con superficies duras. • CEIO: mayormente asociado a baja visual, inflamación intraocular severa, pronóstico reservado |
|
|
cuerpo extraño en la cámara posterior en retina
|
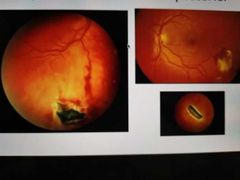
|
|
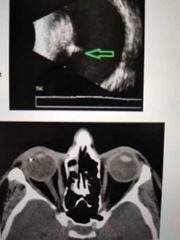
pruebas complementarias para cuerpo extraño
|
*Ecografía ocular* ( no se hace en el inicio cuando está abierto)
* La prueba de imagen que mejor localiza el CEIỎ es la TC con cortes coronales y axiales. * Debe evitarse la resonancia magnética cuando se sospeche un CEIO metálico. |
|
|
tx de cuerpo extraño
|
* Cierre óptimo de la herida
* Restauración de la arquitectura ocular * Eliminación del cuerpo extraño * Prevención o tratąmiendo de la endoftalmitis |
|
|
hiposfagma / Hifema
|
|
|
|
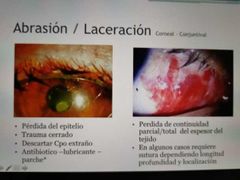
abrasión y laceración de la conjuntiva corneal
|
|
|
|
quemaduras corneales
|
AGENTES FÍSICOS
Radiaciones UV • Sol • Nieve Soldador eléctrico * Queratitis: • Oclusión •Lubricante •Midriático (efecto clicloplejico que alivia el dolor) |
|
|
quemaduras corneales
|
AGENTES QUÍMICOS
• Ácidos - coagulación de proteinas - Alcalís - saponificación de grasas ( son los más graves ya que pueden llegar a una perforación • Más graves • Riesgo de perforación Lavado INMEDIATO intenso con solución, procurando que el ojo este abierto 2-3L 20-30min - referir para evaluar extensión |
|
|
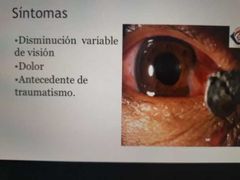
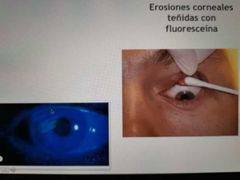
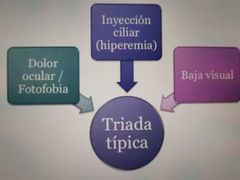
Queratitis es transparente / úlcera corneal
|
• Alteración del tejido corneal con pérdida de la transpaencia y regularidad - Etiología Morfología Extensión Gravedad Causa de OJO ROJO severo Cuadro clínico similar Si hay perdida del epitelio - Úlcera |
|
|
Guada para queratitis
|
|
|
|
Cuadro clínico de queratitis (córnea)
|
• Dolor ocular Espasmo de músculos ciliares y el esfínter del iris Empeora con la luz Inyección ciliar - Ojo roje cerca del limbo Vasos profundos ingurgitados No blanquean con adrenérgicos • Baja visual - Visión borrosa → baja visual severa, pérdida de la transparencia ocular, inflamación intraocular |
|
|
clasificacion de las queratitis
|
Infecciosas:
* Bacterianas * Herpéticas * Micóticas * Acanthamoeba Intersticial: /AUTOINMUNE No infecciosas: * Traumáticas * Químicas * Físicas * Exposición * Neuroparalíticas |
|
|
Queratitis bacteriana
|
Requieren ausencia o daño epitelial
* S. aureus * Neumococo *Streptococo * Moraxella * H.influenzae Se relacionan con ojo seco, lentes de contacto, diabetes. |
|
|
queratitis bacteriana agentes causales que atraviesan el epitelio intacto
|
* Neisseria
* Corynebacterium diphtheriae * Haemophilus aegyptius *Listeria |
|
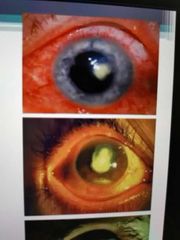
cuadro clínico de Queratitis
|
-Dolor intenso, hiperemia, baja
visual, Infiltrado estroma bordes grisáceos, sucios Reacción inflamatoria intraocular CA, hipopión sinequias Curación: Leucoma Vascularización Complicaciones: Endoftalmitis Perforación |
|
|
tx para úlcera/ queratitis corneal
|
ESTEROIDES CONTRAINDICADOS • Cultivo + antibiograma Antibiótico tópico amplio espectro Moxifloxacino*** Gatifloxacino, Ciprofloxacino, Tobramicina Lubricante - Vigilar reepitelización Ciclopléjico. - En caso de dolor intenso - fotofobia |
24 a 48 horas en repitalizar
|
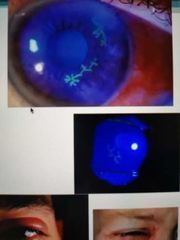
úlcera herpética / dendritas
|
• 95 % VHS-1
* rara vez VHS-2 * 5%Virus herpes zóster * Puede haber lesiones vesiculares en párpado |
|
|
úlcera herpética tx con esteroide
|
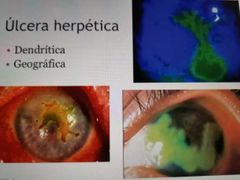
|
geógrafica x k se hace muy grande
|
|
Tratamiento úlcera herpetica
|
• Aciclovir tópico Aciclovir ungüento cada 4.5 horas x 2 semanas • Posterior vigilar toxicidad • Lubricante tópico – vigilar reepitelización • Si permanece sin inflamación intraocular no es necesario tratamiento oral |
|
|
úlcera por herpes zóster
|
* Vesículas en región oftálmica de trigémino
* Signo de Hutchtinson - >riesgo de queratouveitis herpética •Tx Aciclovir 80omg cada 4.5/h |
|
|
signo de hutchtinson
|
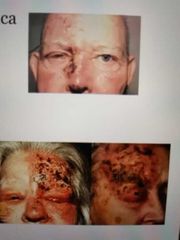
es herpes zóster en la nariz
|
|
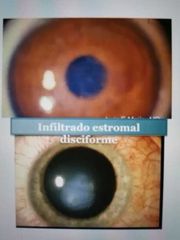
queratitis
|
Disciforme
Reacciónautoinmune Epitelio intacto Secundaria a VHS · Autolimita 2-6 meses • Tx: Corticoides tópicos |
|
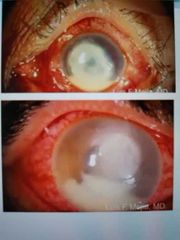
queratitis micoticas
|
• Aspergillus
Candida Fusarium • Bordes plumosos Lesiones satélite Lus F. Moa, MD. Placas endoteliales Asociadas a traumatismos con un vegetal |
|
|
Tratamiento para queratitis micoticas
|
• Antifúngicos tópicos Natamicina Anfotericina B Fluconazol • Antifúngicos sistémicos (casos graves) Ketoconazol Anfotericina B |
|
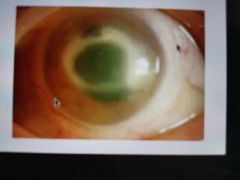
Queratitis Parasitaria por Acanthamoeba
|
Similar a queratitis VHS * Infiltrados perineurales y en anillo • Asociado a lente de contacto Dolor desproporcionado a los signos que presenta - Mucho dolor - Pocos signos • Tx: Antibioticos tópicos Antifungicos via óral * |
|
queratocono
|

ectacia de la córnea (adelgazamiento)
|
|
|
queratocono
|
• Característica común: Adelgazamiento • No inflamatorio Distorsión curvatura corneal anterior* Reducción función visual Comparten algoritmo básico de tratamiento |
|
|
queratocono
|

|
|
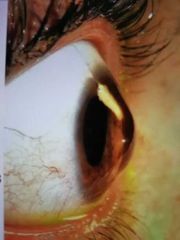
Queratocono bilaterales siempre
|
Ectasia más común • Adopta una forma cónica • Bilateral • Involucra 2/3 centrales de la córnea El ápex del cono generalmente se encuentra por debajo del eje visual |
|
|
Queratocono
|
Ectasia más común
Adopta una forma cónica Bilateral • Involucra 2/3 centrales de la córnea • El ápex del cono generalmente se encuentra por debajo del eje visual |
|
|
Queratocono a que patología se puede asociar
|
* sistémicas
sx de Down sx de Ehles-danlos oculares amaurosis congénita de laber |
|
|
patologías asociadas a queratocono
|

|
tallado de la córnea (microtrauma) se asocian a esta patologías)
|
|
carácteristicas clínicas del queratocono |
Características clínicas
• Síntomas variables (estadío) • Asintomático Disminución visual progresiva Astigmatismo irregular, miopía |
|
|
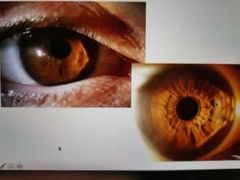
queratocono carácteristicas clínicas
|
|
|
|
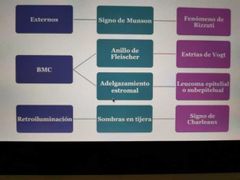
signo de munson en queratocono
|

|
|
|
fenómeno de rizzuti
|
|
en la lámpara paralelo al limbo se observa y un traingulo
|
|
adelgazamiento estromal
|
|
se observa con una lámpara
|
|
anillo de Fleischer
|
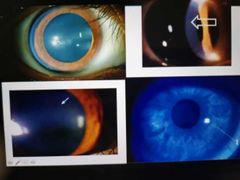
|
acumuló de la lágrima ( tiene hierro) se tiñe el epitelio corneal
|
|
estrías de Vogt
|

|
cornea. al medir la presión
|
|
nervios corneales prominentes
|
|
|
|
tratamiento
|

|
queratometria. normal hasta 42 dioptrías.
|
|
tx se queratocono
|
* Lentes de contacto
* Cross-linking * Anillos intraestromales * Queratoplastía (Trasplante) |
|
|
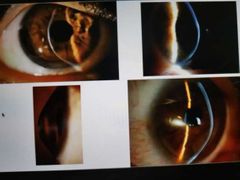
ojo rojo más una úlcera corneal
|
queratitis
|
|
|
úlcera en forma de dentrota
|
herpes
|
|
|
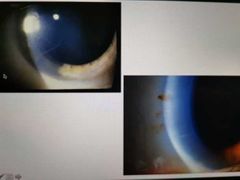
queratitis con úlcera hipopion con infiltrado
|
queratitis por bacteria
|
|
|
queratiris en forma de escudo
|
acantamoeba
|
|
|
Queratitis por trauma por una planta y tiene hipopia e infiltrado difuso
|
hongo
|
|
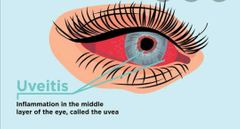
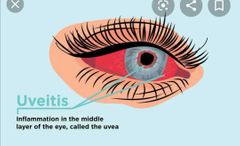
uveítis
|
la inflamación de la uvea
|
|
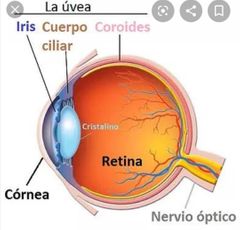
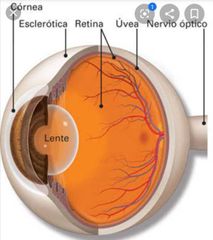
uvea , uveítis
|
Definición
• Inflamación de la ÚVEA o capa intermedia del ojo IRITIS IRIDOCICLITIS PARS PLANITIS COROIDITIS • RETINOCOROIDITIS |
|
|
clasificación de uveítis
|
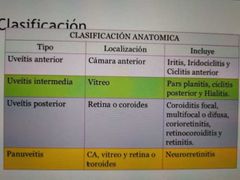
|
|
|
uveítis
|
|
|
|
uveítis más frecuente
|
anterior idiopatica.
*etiologías - espondiloartropatiS seonegativas. |
|
|
etiologías de uveítis
|
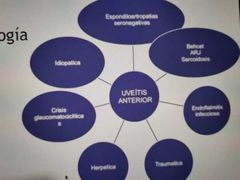
|
|
|
cuál es la causa principal de uveítis intermedia pars planitis
|
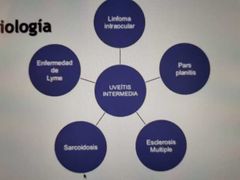
|
|
|
uveítis posterior
|

|
uveítis más frecuente posterior de origen infecciosa toxoplasmosis.
|
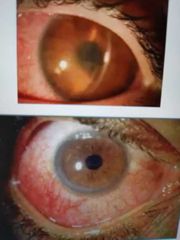
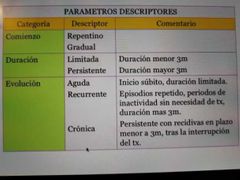
síntomas de uveítis
|
•Hiperemia Inyeccion ciliar Dolor Fotofobia Epifora Visión borrosa Miodesopsias |
|
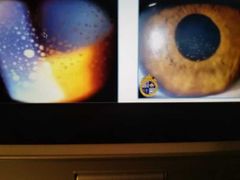
Signos en segmento anterior
|
• PRECIPITADOS QUERATICOS: Acúmulos de células inflamatorias en el endotelio corneal, presentan un aspecto redondeado fino, pero más tarde se pueden tornar pigmentadas. |
|
|
tipos de Precipitados
|
• NO GRANULOMATOSOS: precipitados queráticos finos GRANULOMATOSOS: precipitados queráticos grandes (grasa de carnero) |
|
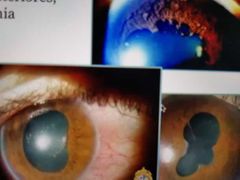
Signos en segmento anterior
|
O IRIS:
Nódulos, Sinequias posteriores, atrofia y heterocromia O CATARATA |
|
|
cuál es el tipo de catarata más frecuente en las uveítis
|
subcapsular posterior
|
|
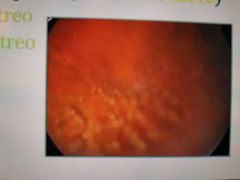
signos en segmento intermedio
|
Signos en segmento intermedio
Opacidades en bola de nieve (Sarcoidosis) Exudados en pars plana (ncos de nieve) Filamentos en vítreo Celularidad en vítreo |
|
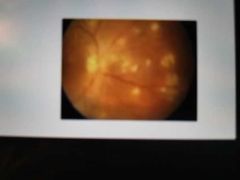
Signos en segmento posterior
|
Infiltrados inflamatorios en retina o coroides. Envainamiento inflamatorio de arterias y venas. Atrofia o tumefacción de retina, coroides o papila óptica. Fibrosis prerretiniana o subretiniana. • DR exudativo, traccional o regmatogeno. • NV retiniana o coroidea. |
|
|
globo ocular
|

|
|
|
catarata congénita
|
Opacidad de cristalino que se presenta al nacimiento o durante el primer año de vida
|
en el primer año
|
|
catarata congénita
|
es la primera causa de ceguera tratable en niños
FR. prematurez y bajo peso |
|
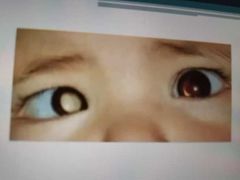
cuadro clinico
|
Cuadro clínico
Leucocoria Nistagmo • Estrabismo Disminución de la visión Glaucoma, microftalmos, cualquier tipo de anormalidad ocular |
|
|
Indicaciones quirúrgicas
|
Invasión a eje visual • Catarata unilateral con baja visual <6 sem Catarata bilateral con baja visual <10 sem - Niños mayores con C. Bilateral AV <20/40 - Niños mayores C. Unilateral: cuando Rx y tx ambliopía no mejoran 20/40 Mal desarrollo psicomotor Ambliopía Nistagmo Estrabismo secundario |
|
|
Catarata: Definición.
|
Es la opacidad de un sector o de todo el cristalino, producidas por cambios a nivel capsular que alteran el intercambio sobrehidratación del cristalino. metabólico, |
|
|
catarata senil
|

|
|
|
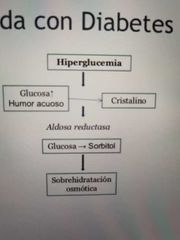
catarata diabética
|
|
enzima alterada en catarata metabolica: aldosa reductasa
|
|
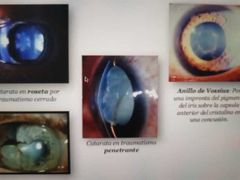
catarata traumatica
|
|
|
|
catarata inducida por farmacos
|
esteroides
en cualquier área que se lo pongamos subcapsular posterior |
px con dermatitis (esteroides tópicos)
|
|
dx de catarata
|
Diagnóstico clínico
• Estudios auxiliares • Ultrasonido modo B cuando no puede visualizarse polo posterior - Establecer pronóstico - Ultrasonido modo A / Cálculo de lente • Tratamiento quirúrgico |
|
|
Tratamiento catarata
|
• Extracción de catarata + colocación de lente intraocular - Facoemulsificación - Extracción extracapsular Cirugía manual de catarata con pequeña incisión Intracapsular |